जोड़ों की उपास्थि की संरचना और रोग। संयोजी ऊतक की सूजन का उपचार और उपचार
… प्रति मिलियन जनसंख्या पर 3-5 मामलों की इसकी आवृत्ति.आवर्तक पॉलीकोंडाइटिस- यह एक दुर्लभ संधिवातीय रोग है, जो एक स्वप्रतिरक्षी प्रकृति का है, जो संभवतः एक स्वप्रतिरक्षी प्रकृति है, जिसमें उपास्थि संरचनाओं (पॉलीकोंड्रोपैथी) और कान, जोड़ों, नाक, स्वरयंत्र, श्वासनली, आंखों, हृदय वाल्व, गुर्दे और रक्त वाहिकाओं के अन्य संयोजी घावों की विशेषता है।
आवर्तक पॉलीकोंडाइटिस किसी भी उम्र में शुरू हो सकता है। बीमारी की शुरुआत के मामलों का वर्णन 2.5 वर्ष की आयु के बच्चे में और 90 वर्ष से अधिक उम्र के रोगी में किया जाता है। हालांकि, बीमारी का चरम जीवन के पांचवें दशक में होता है। समान आवृत्ति के साथ पुरुषों और महिलाओं को प्रभावित करता है। रोग के पारिवारिक मामलों का वर्णन किया गया है। 1997 तक, दुनिया में कुल 600 अवलोकन दर्ज किए गए। आज तक, दुनिया में आवर्तक पॉलीकोंडिटिस के लगभग 800 मामलों का वर्णन किया गया है।
इस रहस्यमय बीमारी के मूल, उत्तेजक कारक और रोगजनक तंत्र ज्ञात नहीं हैं। क्षतिग्रस्त में टाइप II कोलेजन के लिए बड़ी संख्या में एंटीबॉडी के रक्त में उच्च रोग गतिविधि की अवधि के दौरान रोगियों में रोग का पता लगाने के द्वारा रोग के ऑटोइम्यून तंत्र की पुष्टि की जाती है। उपास्थि इम्यूनोफ्लोरेसेंस के साथ, IgG, IgA, IgM और C3 के डिपॉजिट निर्धारित होते हैं। रोगजनन में, एंटीन्यूट्रोफिल एंटीबॉडी (साइटोप्लाज्मिक, पेरिन्यूक्लियर) का बहुत महत्व है।
पैथोमॉर्फोलॉजिकल परिवर्तनदानेदार ऊतक के निर्माण में, उपास्थि मैट्रिक्स, उपास्थि घुसपैठ द्वारा लिम्फोसाइटों और प्लाज्मा कोशिकाओं द्वारा ग्लाइकोसामिनोग्लाइकेन्स के नुकसान में शामिल हैं; अंतिम चरण में, फाइब्रोसिस रूपों। प्रभावित उपास्थि ऊतक की हिस्टोलॉजिकल तस्वीर स्थानीयकरण की परवाह किए बिना समान है और इस बीमारी के लिए अत्यधिक विशिष्ट है। उपास्थि मैट्रिक्स, आमतौर पर एक बेसोफिलिक प्रतिक्रिया (नीला) होने पर, एसिडोफिलिक (गुलाबी) बन जाती है जब मेमाटॉक्सिलिन और ईओसिन के साथ दाग होता है। घुसपैठ में भड़काऊ कोशिकाएं होती हैं (बहुरूपिक परमाणु ल्यूकोसाइट्स पहले दिखाई देते हैं, कुछ समय के बाद लिम्फोसाइट्स और प्लाज्मा कोशिकाएं प्रबल होती हैं) और परिधि से उपास्थि ऊतक में गहराई से प्रवेश करती हैं। दानेदार ऊतक और फाइब्रोसिस की वृद्धि भड़काऊ सेलुलर घुसपैठ के साथ विकसित होती है, जो अक्सर कार्टिलाइजेशन के टुकड़ों के स्राव की ओर जाता है। इलेक्ट्रॉन माइक्रोस्कोपी का उपयोग करके, चोंड्रोसाइट्स में लिपिड और लाइसोसोम की संख्या में वृद्धि का पता लगाया जाता है।
नैदानिक \u200b\u200bअभिव्यक्तियाँआवर्तक पॉलीकोंडिटिस स्थानीयकरण, गंभीरता और अवधि में विविध है। सभी प्रकार के उपास्थि को रोग प्रक्रिया में शामिल किया जा सकता है: कान और नाक के लोचदार उपास्थि, जोड़ों के हाइलाइन उपास्थि, ट्रेकिब्रोनिचियल वृक्ष के उपास्थि, साथ ही प्रोटीओलीस्कैन में समृद्ध अन्य संरचनाएं: आंखें, आंतरिक कान, वाहिकाएं।
पहले वर्षों के दौरान, बीमारी लहरों के रूप में हो सकती है, जो एक प्रगतिशील पाठ्यक्रम द्वारा पीछा किया जाता है। कुछ रोगियों में भड़काऊ प्रक्रिया उसी क्षेत्र में पुनरावर्ती, अन्य नए घाव क्षेत्रों में शामिल होते हैं। जिन रोगियों को अपने जीवनकाल के दौरान एक या एक से अधिक हमले हुए हैं, उनका वर्णन किया गया है; अन्य मामलों में, एक निरंतर भड़काऊ प्रक्रिया थी जो उपचार से स्वतंत्र थी। उपास्थि को नुकसान पहली बार संवैधानिक लक्षणों के रूप में शुरू हो सकता है और लंबे समय तक रह सकता है: बुखार, अस्वस्थता, कमजोरी, मायलगिया।
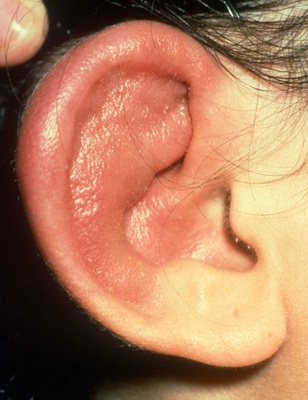
भड़काऊ प्रक्रिया का सबसे आम और विशिष्ट स्थानीयकरण है auricles।। बाहरी कान के दर्द, सूजन, गाढ़ा होना, वायलेट-एरिथेमेटिक रंग, लोब को प्रभावित नहीं करते हैं, दिखाई देते हैं। भड़काऊ प्रक्रिया आमतौर पर द्विपक्षीय होती है: यदि बीमारी की शुरुआत में एक अंग प्रभावित होता है, तो इसके बाद के हमलों में contralateral या दोनों कान सूजन हो जाते हैं। हमले कुछ दिनों से कई हफ्तों तक रह सकते हैं और कभी-कभी अनायास समाप्त हो जाते हैं। सूजन के लंबे और बार-बार एपिसोड से उपास्थि में क्रमिक कमी और टखने की विकृति होती है। कान पिलपिला, खड़ूस, आकारहीन हो जाता है - "फूलगोभी के रूप में कान।" सूजन रेट्रोओरीक्यूलर नरम ऊतकों, कान नहर, मध्य और आंतरिक कान की संरचनाओं पर कब्जा कर सकती है, जिससे श्रवण और वेस्टिबुलर विकार हो सकते हैं।
नाक की चोंडाइटिसभीड़, rhinorrhea, nosebleeds द्वारा प्रकट, नाक में फटने की दर्दनाक भावना, हालांकि कभी-कभी नाक की सूजन चिकित्सकीय रूप से छिपी होती है। नाक के कार्टिलाजिनस ऊतक की लंबे समय तक सूजन के परिणामस्वरूप, उपास्थि का पतन होता है, नाक की मरोड़ काठी विकृति के विकास के साथ ढह जाती है।
विभिन्न प्रकार के नेत्र लक्षणरोगियों में पाया गया। आंख के संयोजी ऊतक की सूजन के कारण, कीमोथेरेपी, पेरिओरिबिटल एडिमा और नेत्ररोग के साथ प्रॉपटोसिस विकसित होता है। रोगियों में स्केलेराइटिस या एपिस्क्लेरिटिस, गैर-ग्रैनुलोमेटस यूवाइटिस, नेत्रश्लेष्मलाशोथ, सूखी केराटोकोनजिक्टिवाइटिस, रेटिनोपैथी (माइक्रोन्यूरिसेस, हेमोरेज, एक्सयूडेट्स, रेटिना वेनस और आर्टेरियल थ्रॉम्बोज) और इस्केमिक न्यूरोपैथी के विकास का वर्णन किया गया है।
arthropathy आवर्तक पॉलिकॉन्ड्राइटिस के साथ, यह आर्थ्राल्जिया से लेकर मोनोआर्थराइटिस या पॉलीआर्थ्राइटिस से लेकर बड़े और छोटे जोड़ों और पैरास्टर्नल जोड़ों तक होता है। पॉलिकॉन्ड्राइटिस को दूर करने में आर्थ्रोपैथी की क्लासिक अभिव्यक्ति असममित, गैर-क्षयकारी, गैर-विकृत गठिया है, जो अनायास या गैर-स्टेरायडल विरोधी भड़काऊ दवाओं की पृष्ठभूमि के खिलाफ होती है। स्टर्नो-कॉस्टल जोड़ों की भागीदारी में दर्द हो सकता है वक्ष और सांस लेने की यात्रा को सीमित करना।
वेस्टिबुलर और श्रवण संबंधी विकारआवर्तक पॉलीकॉन्ड्राइटिस के साथ, वे सुनवाई हानि, टिनिटस, चक्कर आना, कान में भरापन की भावना (सीरस ओटिटिस मीडिया के कारण) के रूप में दिखाई देते हैं। प्रवाहकीय श्रवण हानि, सूजन शोफ के परिणामस्वरूप विकसित होती है या ऑरलिक, बाहरी श्रवण नहर और / या यूस्टेशियन ट्यूबों के उपास्थि का विनाश होता है। आंतरिक श्रवण धमनी की सूजन के कारण सेंसोन्यूरल हियरिंग लॉस होता है।
हार हृदय प्रणाली यह आवर्तक पॉलीकोंडाइटिस के 25% मामलों में होता है और श्वसन पथ को नुकसान के बाद रोगियों में मृत्यु का दूसरा सबसे आम कारण है। सबसे अधिक बार, महाधमनी अपर्याप्तता विकसित होती है, जो श्वसन पथ के घाव के बाद आवर्तक पॉलीकोंडाइटिस की सबसे गंभीर जटिलता प्रतीत होती है। यह आमतौर पर महाधमनी जड़ के विस्तार के साथ होता है, जो इसे अन्य गठिया रोगों में महाधमनी अपर्याप्तता से अलग करता है। कम सामान्यतः पेरिकार्डिटिस, अतालता और हृदय चालन प्रणाली के विकार।
श्वसन तंत्र की क्षतिआवर्तक पॉलीकोंडाइटिस का सबसे गंभीर और मुख्य रूप से महत्वपूर्ण अभिव्यक्ति है। श्वसन पथ की क्षति बीमारी का एक अलग पहला लक्षण हो सकता है, जो इन नैदानिक \u200b\u200bलक्षणों की गलत व्याख्या का कारण है, ब्रोंकोपुलमोनरी संक्रमण और एंटीबायोटिक दवाओं का एक गलत निदान। सहज उपचार के साथ आवर्तक पॉलीकॉन्ड्राइटिस का चक्रीय पाठ्यक्रम एंटीबायोटिक चिकित्सा की प्रभावशीलता का आभास देता है, जो आगे के सही निदान में देरी करता है।
आवर्तक पॉलिकॉन्ड्राइटिस के साथ एक श्वसन पथ के घाव के लक्षण घाव के स्थान और सीमा पर निर्भर करते हैं। सीमित वायुमार्ग की भागीदारी स्पर्शोन्मुख हो सकती है। स्वरयंत्र और श्वासनली में सूजन के स्थानीयकरण के साथ, थायरॉयड उपास्थि के क्षेत्र में सामने की दीवार के थायरॉयड उपास्थि या सामने की दीवार में एक अनुत्पादक खाँसी, डिस्फ़ोनिया, सांस लेने में कठिनाई, स्वर बैठना, स्वर बैठना। 1 और 2 के क्रम की ब्रांकाई को नुकसान के साथ, नैदानिक \u200b\u200bतस्वीर ब्रोन्कियल अस्थमा जैसा दिखता है।
श्वसन बाधा के लिए जिम्मेदार तंत्र रोग के चरण पर निर्भर करता है। प्रारंभिक अवस्था में, शोफ और भड़काऊ ऊतक के अंकुरण श्वासनली, ग्रसनी, उप-ग्रसनी अंतरिक्ष, और स्वरयंत्र के लुमेन में प्रबल होते हैं। भविष्य में, संकुचन फाइब्रोोटिक परिवर्तन, उपास्थि समर्थन में कमी के कारण विकसित होते हैं, जो मजबूर प्रेरणा और समाप्ति के दौरान श्वसन पथ के गतिशील पतन की ओर जाता है।
एलर्जी, दर्दनाक चोट, एक ट्यूमर, प्रणालीगत वाहिकाशोथ या अन्य आमवाती रोग के मास्क के तहत (ब्रोंकोपुलमोनरी संक्रमण के अलावा) आवर्तक पॉलीकोंडाइटिस हो सकता है। आवर्तक पॉलीकोंडिटिस के निदान के लिए डॉक्टर की पहली यात्रा से औसतन 2.9 वर्ष बीत जाते हैं। आंकड़ों के अनुसार, निदान 68% रोगियों में एक वर्ष से अधिक समय में स्थापित किया जाता है, उनमें से प्रत्येक का निदान किए जाने से पहले 5 या अधिक विशेषज्ञों द्वारा जांच की जाती है।
यह याद रखना चाहिए कि आवर्तक पॉलीकोंडिटिस तात्कालिक बीमारियों को संदर्भित करता है। निदान के क्षण से लेकर मृत्यु तक, इसमें 10 महीने लगते हैं। 20 साल तक। इसलिए, इस बीमारी का समय पर निदान बेहद जरूरी है। श्वसन पथ क्षति (56%) के अलावा रोग की सबसे दुर्जेय अभिव्यक्तियाँ हृदय प्रणाली (24%) की भड़काऊ प्रक्रिया में शामिल हैं, महाधमनी के विकास के साथ, महाधमनी धमनीविस्फार, धमनी घनास्त्रता, महाधमनी अपर्याप्तता। माइट्रल वाल्व, अवरोध और मायोकार्डियल रोधगलन, वास्कुलिटिस। रोग के खराब रोगसूचक संकेत हैं: कम उम्र में पहली बार, प्रणालीगत वास्कुलिटिस, बुजुर्गों में प्रारंभिक काठी नाक विकृति, एनीमिया।
आवर्तक पॉलीकॉन्ड्राइटिस की समय पर पहचान और विभेदक निदान भी कई ओवरलैप सिंड्रोमों को आवर्तक पॉलीकोंडाइटिस से मुश्किल बनाता है। 25-35% मामलों में आवर्तक पॉलीकोंडाइटिस को अन्य ऑटोइम्यून बीमारियों के साथ जोड़ा जाता है। साहित्य ने बार-बार आवर्तक पॉलीकोंडाइटिस और अन्य आमवाती रोगों के संकेतों के संयोजन के मामलों का वर्णन किया है, सबसे अधिक बार वास्कुलिटिस, वेगेनर की ग्रैनुलोमैटोसिस, बेहेट की बीमारी, संधिशोथ और सोज्रेन की बीमारी सहित। इस संबंध की प्रकृति अस्पष्ट है।
आवर्तक पॉलिकॉन्ड्राइटिस के निदान के लिए कोई पैथोग्नोमोनिक प्रयोगशाला और वाद्य परीक्षण नहीं हैं। आवर्तक पॉलीकॉन्ड्राइटिस के लिए प्रयोगशाला डेटा निरर्थक हैं और भड़काऊ प्रक्रिया के पाठ्यक्रम को दर्शाते हैं: ईएसआर, ल्यूकोसाइटोसिस, प्लेटलेट्स, पुरानी एनीमिया में वृद्धि और रक्त सीरम में - और β-globulins की सामग्री में वृद्धि। रुमेटीड कारक और एंटीइन्यूक्लियर एंटीबॉडी के कम टाइटर्स का पता लगाया जा सकता है। ज्यादातर रोगियों में, बीमारी की गतिविधि का एक सटीक संकेतक एरिथ्रोसाइट अवसादन दर है।
एक्स-रे का उपयोग करके विभिन्न अंगों के कार्यों के उल्लंघन का पता लगाया जाता है। गर्दन के नरम ऊतकों के रेडियोग्राफ पर, श्वासनली में वायु स्तंभ का एक संकुचन देखा जा सकता है, जो इसके स्टेनोसिस को इंगित करता है। टोमोग्राफी और कंप्यूटेड टोमोग्राफी श्वासनली के संकुचन की डिग्री को अधिक सटीक रूप से निर्धारित कर सकते हैं। अकरियों की बार-बार सूजन से कार्टिलेज मैट्रिक्स में कैल्शियम का जमाव होता है। यह लक्षण कभी-कभी अन्य स्थितियों में पाया जाता है, विशेष रूप से शीतदंश के बाद। जोड़ों के रेडियोग्राफ पर, रुमेटीइड गठिया के लक्षण अक्सर सामने आते हैं: पेरिआर्टिकुलर ऑस्टियोपोरोसिस, संयुक्त अंतराल और कटाव का संकुचन। आवर्तक पॉलीकॉन्ड्राइटिस से पीड़ित रोगी के ट्रेकिआ के टॉमोग्राम पर, सबग्लॉटिक स्थान की सूजन और ट्रेकिआ के संकरा दिखाई देते हैं।
आवर्तक पॉलीकोंडिटिस के निदान के लिए, कई मापदंड प्रस्तावित हैं।, जिनमें से सबसे सफल माना जा सकता है मैकडैम मानदंडजिसमें नैदानिक \u200b\u200bसंकेतों को प्राथमिकता दी जाती है। निदान 6 निम्न मानदंडों में से कम से कम 3 की उपस्थिति में विश्वसनीय है: ऑरिकल्स की द्विपक्षीय सूजन (85-90%), गैर-इरोसिव सेरोनोगेटिव आर्थराइटिस (52-85%), नाक सेप्टम चोंड्रोइटिस (48-72%), आंख की सूजन ( 50% मामलों तक), श्वसन प्रणाली (स्वरयंत्र, श्वासनली, ब्रोन्ची), वेस्टिबुलर विकारों (25% मामलों तक) के उपास्थि संरचनाओं को नुकसान होता है। मानदंडों की अपर्याप्त संख्या के मामले में, हिस्टोलॉजिकल पुष्टि की आवश्यकता होती है, या कॉर्टिकोस्टेरॉइड थेरेपी का प्रभाव।
पहले, आवर्ती पॉलीकोंडिटिस की पुष्टि करने के लिए निम्नलिखित मानदंड दिए गए थे। निदान के लिए, 2 बड़े या 1 बड़े और 2 छोटे मानदंड पर्याप्त हैं। बड़े मानदंड: auricles के द्विपक्षीय चोंड्रोइटिस, स्वरयंत्र और श्वासनली के उपास्थि के नासिकाशोथ, नाक चोंडिटिस। छोटे मानदंड: नेत्र अभिव्यक्तियाँ (केराटाइटिस, नेत्रश्लेष्मलाशोथ, स्केलेराइटिस, एपिसिस्क्लेराइटिस, यूवाइटिस), चक्कर आना (वेस्टिबुलर विकार), श्रवण हानि, सेरोनिगेटिव पॉलीआर्थराइटिस।
उपचार के सिद्धांत। आवर्तक पॉलीकोंड्राइटिस के उपचार के लिए एक एकीकृत दृष्टिकोण मौजूद नहीं है। रोग की दुर्लभता के कारण, विभिन्न की तुलना करने के लिए कोई नैदानिक \u200b\u200bअध्ययन नहीं किया गया है दवाओं। ग्लूकोकार्टोइकोड्स का उपयोग बहुधा पॉलीकोंडाइटिस के हमलों को रोकने के लिए किया जाता है, लेकिन प्रक्रिया की प्रगति और रिलैप्स की रोकथाम पर उनके प्रभाव का कोई सबूत नहीं है। हालांकि, एक हल्के घाव के मामले में औरिकल, नाक, जोड़ों के क्षेत्र तक सीमित है, बल्कि ग्लुकोकोर्टिकोइड्स की कम खुराक (15-20 मिलीग्राम)। अन्य दवाओं के उपयोग पर डेटा (मेथोट्रेक्सेट, एज़ैथियोप्रिन, कोलिसिन) व्यक्तिगत रोगियों के सफल उपचार पर रिपोर्ट के रूप में प्रस्तुत किए जाते हैं।
आँखों से संबंधित गंभीर मामलों में, आंतरिक कान, श्वसन पथ, हृदय, महाधमनी, साथ ही साथ वास्कुलिटिस, ग्लोमेरुलोनेफ्राइटिस, साइटोस्टैटिक इम्यूनोसप्रेस्सेंटस (साइक्लोफॉस्फ़ेमाइडैमाइडेमाइड) के साथ संयोजन में ग्लूकोकार्टोइकोड्स (40-60 मिलीग्राम या पल्स थेरेपी) की उच्च खुराक के उपयोग के साथ अधिक आक्रामक चिकित्सा का संकेत दिया गया है। 2-3 मिलीग्राम / किग्रा प्रति दिन या 1 ग्राम नाड़ी चिकित्सा के रूप में अंतःशिरा, साइक्लोस्पोरिन 4-15 मिलीग्राम / किग्रा, पेनिसिलिन), हालांकि इन दवाओं की प्रभावशीलता की तुलना कभी नहीं की गई है। आशावादी आवर्तक पॉलीकोंडाइटिस के दुर्दम्य मामलों के उपचार के लिए जैविक एजेंटों के सफल उपयोग की रिपोर्ट है।
ट्रेकिआ और लेरिंक्स के स्टेनोसिस द्वारा जटिल गंभीर श्वसन पथ के संक्रमण, ट्रेचेओमालेसिया को सर्जिकल हस्तक्षेप की आवश्यकता होती है, जिसमें ट्रेचेओस्टोमी, ट्रेचेओब्रोनचियल ट्री के सेगनल रिसेक्शन, ट्रेचेओबेशियल स्टेंटिंग शामिल हैं। महाधमनी अपर्याप्तता के विकास के साथ, वाल्व या महाधमनी क्षेत्र के प्रोस्थेटिक्स का प्रदर्शन किया जाता है। नाक की काठी विकृति के लिए प्लास्टिक सर्जरी की सिफारिश नहीं की जाती है, क्योंकि आमतौर पर ऑपरेशन के बाद नाक के उपास्थि का विनाश इसके विरूपण के साथ जारी रहता है।
उपास्थि (कार्टिलागो) - संयोजी ऊतक का एक प्रकार, हड्डी का हिस्सा है, जो इसकी गतिशीलता, या कंकाल के बाहर एक अलग शारीरिक गठन सुनिश्चित करने में मदद करता है। हड्डी के साथ सीधे संबंध में आर्टिकुलर कार्टिलेज (सबसे अधिक प्रतिनिधि समूह), इंटरवर्टेब्रल डिस्क, कान, नाक, प्यूबिक सिम्फिसिस का कार्टिलेज होता है। पृथक शारीरिक संरचनाएं वायुमार्ग (स्वरयंत्र, श्वासनली, ब्रांकाई) के कार्टिलेज का एक समूह बनाती हैं, हृदय का स्ट्रोमा।
उपास्थि एकीकृत-बफर, मूल्यह्रास, आकार-सहायक कार्य करते हैं, हड्डियों के विकास और विकास में भाग लेते हैं। उपास्थि के लोचदार गुणों के कारण बायोमेकेनिकल कार्य किए जाते हैं।
उपास्थि के थोक को उपास्थि द्वारा दर्शाया जाता है। इसकी संरचना में गैर-सेलुलर और सेलुलर तत्व शामिल हैं। गैर-सेलुलर तत्व उपास्थि ऊतक के कार्यात्मक लिंक का निर्धारण करते हैं और मुख्य भाग बनाते हैं। यह हिस्सा सशर्त रूप से रेशेदार कोलेजन और लोचदार संरचनाओं और मुख्य पदार्थ में विभाजित है। कोलेजन संरचनाओं का आधार कोलेजन प्रोटीन है, जिसमें से उपास्थि के सभी रेशेदार ढांचे का निर्माण किया जाता है: अणु, माइक्रोफिब्रिल, फाइब्रिल, फाइबर। इलास्टिक और इलास्टिक ग्लाइकोप्रोटीन के अणु, लोचदार फाइब्रिल और फाइबर, प्लास्टिक ग्लाइकोप्रोटीन माइक्रोफाइब्रिल और अनाकार इलास्टिन के रूप में कुछ उपास्थि (टखने, एपिग्लॉटिस, पेरीकॉन्ड्रियम) में लोचदार संरचनाएं मौजूद हैं।
उपास्थि के रेशेदार ढांचे और सेलुलर तत्व संयोजी ऊतक के एकीकृत बफर चयापचय वातावरण के मुख्य पदार्थ से घिरे होते हैं, जिसमें जेल जैसी स्थिरता होती है। इसके मुख्य घटक प्रोटीओग्लिएकन्स और बरकरार पानी हैं, जिसके माध्यम से सभी चयापचय प्रक्रियाएं की जाती हैं। यह उपास्थि के मूल्यह्रास समारोह भी प्रदान करता है।
उपास्थि ऊतक का एक महत्वपूर्ण हिस्सा अंतरालीय अंतरिक्ष (इंटरफ़ाइबर और इंटरसेलुलर) है, जो विशिष्ट चैनलों की एक एकल प्रणाली का प्रतिनिधित्व करता है, जिनमें से दीवारें रेशेदार संरचनाओं द्वारा बनाई जाती हैं। यह चैनल प्रणाली मुख्य पदार्थ से भरी हुई है और माइक्रोकिरकुलेशन की दूसरी कड़ी है। यांत्रिक दबाव, केशिका और आसमाटिक बलों के प्रभाव में अंतरालीय तरल पदार्थ उसके साथ चलता है, जो उपास्थि ऊतक के चयापचय और जैव-रासायनिक कार्य को सुनिश्चित करता है। चैनल ट्यूब, गोल गुहाओं की दरार के रूप में होते हैं।
उपास्थि ऊतक के सेलुलर तत्व उपास्थि बनाते हैं, अपने निरंतर नवीकरण और बहाली को अंजाम देते हैं। उपास्थि कोशिकाओं में, कैम्बियल उपास्थि कोशिकाएं, चोंड्रोब्लास्ट्स और चोंड्रोसाइट्स प्रतिष्ठित हैं।
उपास्थि तीन प्रकार के होते हैं- हाइलाइन, लोचदार और रेशेदार। हाइलिन उपास्थि के आवंटन का आधार उनकी उपस्थिति है - वे हाइलिन से मिलते जुलते हैं। इस समूह में आर्टिकुलर कार्टिलेज, वायुमार्ग, नाक शामिल हैं। लोचदार उपास्थि तंतुमय संरचनाओं की गुणात्मक संरचना द्वारा प्रतिष्ठित हैं, हालांकि वे बाह्य रूप से हाइलिन उपास्थि के समान हैं। ये कान और एपिग्लॉटिस के कार्टिलेज हैं। रेशेदार उपास्थि संरचनात्मक संगठन द्वारा प्रतिष्ठित है। उनके संयोजी ऊतक कंकाल मुख्य रूप से अन्य उपास्थि के विपरीत, कोलेजन फाइबर का निर्माण करते हैं, जहां आधार कोलेजन फाइब्रिल होता है।
ओस्टियोचोन्ड्रोमा (हड्डी-उपास्थि) में एक हड्डी का बहिर्वाह होता है, जो उपास्थि की एक परत के साथ कवर किया जाता है। यह आमतौर पर पसलियों, पेल्विक हड्डियों पर लंबी ट्यूबलर हड्डियों के मेटाफिस के क्षेत्र में स्थानीयकृत होता है। हार एकांत या कई हो सकती है, कभी-कभी यह वंशानुगत होती है। नैदानिक \u200b\u200bरूप से, वे प्रकट नहीं हो सकते हैं। जब बड़े आकार तक पहुँच जाते हैं, तो प्रभावित हड्डी का विरूपण और दर्द तंत्रिका पर दबाव के कारण होता है।
चोंड्रोब्लास्टोमा अत्यंत दुर्लभ है,
मुख्य रूप से युवा लोगों में। यह लंबी ट्यूबलर हड्डियों और डायफिसिस की एपिफेसील-कार्टिलाजिनस प्लेट में स्थानीयकृत है। नैदानिक \u200b\u200bतस्वीर ठेठ नहीं है - मध्यम दर्द, प्रभावित हड्डी के क्षेत्र में थोड़ी सूजन, और आसन्न संयुक्त में आंदोलनों की सीमा।चोंड्रोमीक्सॉइड फाइब्रोमा दुर्लभ है। यह युवा लोगों में होता है। ज्यादातर अक्सर हड्डियों में स्थित होते हैं जो घुटने के जोड़ का निर्माण करते हैं। नैदानिक \u200b\u200bरूप से मामूली दर्द से प्रकट होता है, आंदोलन का प्रतिबंध, कम अक्सर - तालु।
प्रमुख निदान पद्धति रेडियोलॉजिकल है। हाथ और पैर के कई चोंड्रोमा की पहचान आमतौर पर मुश्किल नहीं होती है। लंबी ट्यूबलर हड्डियों, चोंड्रोब्लास्टोमास और चोंड्रोमाईक्सॉइड फाइब्रोमा का चोंड्रोमा का निदान करना अधिक कठिन है। उन्हें धीरे-धीरे बहने वाले चोंड्रोसार्कोमा, विशाल सेल ट्यूमर और अन्य हड्डी के घावों के साथ विभेदित करना पड़ता है। घाव से प्राप्त सामग्री की हिस्टोलॉजिकल जांच की मदद से नैदानिक \u200b\u200bकठिनाइयों को दूर किया जाता है। इन नियोप्लाज्म के लिए उपचार का एकमात्र तरीका शल्य चिकित्सा है। विशेष रूप से लंबी ट्यूबलर हड्डियों और ओस्टियोचोन्ड्रोमा के चोंड्रोमा पर विशेष ध्यान देने की आवश्यकता होती है, क्योंकि वे अन्य सौम्य ट्यूमर की तुलना में अधिक बार गैर-कट्टरपंथी संचालन के बाद घातक होते हैं। लंबे ट्यूबलर हड्डी एन्कोन्ड्रोमा के साथ, खंडीय उच्छेदन का संकेत मिलता है। छोटी हड्डियों के चोंड्रोमा को पूरे प्रभावित हड्डी को हटाने की आवश्यकता होती है। एक कट्टरपंथी ऑपरेशन के बाद रोग का निदान अनुकूल है।
दुर्दमता की शुरुआत के मुद्दे को हल करने के लिए महान महत्व नैदानिक \u200b\u200bऔर रेडियोलॉजिकल संकेतों की गतिशीलता की निगरानी है। चोंड्रोमा की खराबी का मुख्य लक्षण पहले से मौजूद लंबे ट्यूमर के आकार में अचानक वृद्धि है। संदिग्ध मामलों में, दोहराया जाने वाला एक्स-रे अध्ययन मासिक रूप से किया जाना चाहिए।
चोंड्रोसार्कोमा अपेक्षाकृत सामान्य है, सभी हड्डी सार्कोमा के 12-18% के लिए लेखांकन। यह मुख्य रूप से 25-60 वर्ष की आयु में मनाया जाता है, पुरुषों में 2 गुना अधिक बार। प्रमुख स्थानीयकरण पैल्विक हड्डियां हैं,
ऊपरी छोरों, पसलियों की बेल्ट। फीमर और ह्यूमरस के समीपस्थ कलात्मक शंकु अक्सर प्रभावित होते हैं। 8-10% रोगियों में, चोंड्रोसारकोमा पिछली पैथोलॉजिकल प्रक्रियाओं से दूसरी बार विकसित होता है: चोंड्रोमास, बोन-कार्टिलाजिनस एक्सोस्टोसेस, डिस्चोन्ड्रोप्लासिस (ओलेर रोग), विकृति ऑस्टियोसिस ( पेजेट की बीमारी ).प्राथमिक चोंड्रोसारकोमा में मुख्य लक्षण एक ट्यूमर और दर्द की उपस्थिति है, जो ट्यूमर बढ़ने पर तेज होता है। नैदानिक \u200b\u200bपाठ्यक्रम के अनुसार, सूक्ष्म संरचना की ख़ासियत के कारण एक्स-रे रूपात्मक अभिव्यक्तियाँ और चोंड्रोसारकोमा का पूर्वानुमान एक दूसरे से काफी भिन्न होते हैं। अत्यधिक विभेदित ट्यूमर लक्षणों की कम गंभीरता के साथ एक लंबे इतिहास की विशेषता है, जो 30 वर्ष से अधिक उम्र के लोगों के लिए विशिष्ट है। एनाप्लास्टिक क्रोनोसारकोमा (आमतौर पर युवा लोगों में) के साथ, लक्षणों के विकास की अवधि 3 महीने से अधिक नहीं होती है।
निदान नैदानिक \u200b\u200bऔर रेडियोलॉजिकल संकेतों और रूपात्मक डेटा को ध्यान में रखते हुए स्थापित किया गया है। सर्जिकल हस्तक्षेप की मात्रा ट्यूमर के असाध्यता के स्थान और डिग्री पर निर्भर करती है। 1-2 डिग्री की खराबी के साथ, एंडोप्रोस्थेटिक्स के साथ ट्यूबलर हड्डी का सेगमेंटल स्नेह संभव है। एनाप्लास्टिक संस्करण के मामले में, विशेष रूप से युवा लोगों में, अंग विच्छेदन का संकेत दिया जाता है। अत्यधिक विभेदित चोंड्रोसार्कोमा के साथ, 5 साल का अस्तित्व 90% तक है। एनाप्लास्टिक संस्करण के मामले में, रोग का निदान प्रतिकूल है - 5% रोगी 5 साल तक जीवित रहते हैं।
refs।: हिस्टोलॉजी, एड। यी अफसानेव और एन.ए. यूरीना, एस। 310, एम।, 1989; क्लिनिकल ऑन्कोलॉजी, एड। एनएन ब्लोखिन और बी.ई. पीटरसन, पी। 250, एम।, 1971; नॉयश आई.टी., कोरोलेव वी.आई. और टॉल्स्टोपेटोव बी.ए. उपास्थि ट्यूमर, कीव, 1986; पावलोवा वी.एन. और अन्य उपास्थि। एम।, 1988; मानव ट्यूमर का रोग निदान, एड। NA Kraevsky और अन्य, के साथ। 397, एम।, 1982; ट्रेपज़निकोव एन.एन. और अन्य अस्थि ट्यूमर, एम।, 1986; हाम ए और कॉर्मैक डी। हिस्टोलॉजी, ट्रांस। अंग्रेजी के साथ।, टी। 3, एम।, 1983।
मैनुअल शैक्षणिक विश्वविद्यालयों के लिए अनुशासन "स्वस्थ जीवन शैली" के कार्यक्रम से मेल खाती है। यह मानव स्वास्थ्य पर पर्यावरण के प्रभावों को संबोधित करता है। स्वास्थ्य को बनाए रखने और धूम्रपान जैसे व्यसनों के हानिकारक प्रभावों के साथ-साथ विनाशकारी शराब और मादक पदार्थों की लत पर विशेष ध्यान दिया जाता है। चिकित्सा पोषण के विवरण के द्वारा एक महत्वपूर्ण स्थान पर कब्जा कर लिया गया है। व्यावहारिक सिफारिशें उम्र-संबंधी बीमारियों वाले लोगों को दी जाती हैं - उच्च रक्तचाप, मायोकार्डियल रोधगलन, स्ट्रोक, मधुमेह मेलेटस, नेत्र रोग।
मैनुअल का उद्देश्य शैक्षणिक विश्वविद्यालयों के छात्रों, चिकित्सा कर्मचारियों, माध्यमिक विद्यालयों के शिक्षकों, छात्रों के माता-पिता और स्वास्थ्य को बनाए रखने में रुचि रखने वाले पाठकों की एक विस्तृत श्रृंखला के लिए है।
2 एड।, एक्सट। और संशोधित करें।
बुक:
ऑस्टियोआर्थ्रोसिस को विकृत करना
विकृत ऑस्टियोआर्थ्रोसिस एक पुरानी प्रगतिशील संयुक्त बीमारी है जिसमें अपक्षयी उपास्थि क्षति होती है, इसके बाद उपचंड्राल की हड्डी में परिवर्तन और सीमांत ऑस्टियोफाइट्स का विकास होता है। इन परिवर्तनों से आर्टिस्टिक कार्टिलेज के पतले होने और शिथिल हो जाने के कारण अंतर्निहित हड्डी के संपर्क में आने, हड्डियों के बढ़ने (ओस्टियोफाइट्स) के गठन, आर्टिकुलर सतहों के पत्राचार का उल्लंघन, स्केलेरोसिस और हड्डी की शिथिलता होती है।
निम्नलिखित तत्व संयुक्त बनाते हैं: एपिफेसिस, आर्टिकुलर कार्टिलेज, आर्टिक्यूलर बैग, सिनोवियल मेम्ब्रेन, आर्टिकुलर कैविटी, सिनोवियल फ्लुइड। श्लेष झिल्ली झिल्लीदार गुहा की पूरी सतह को दर्शाती है। यह नसों और वाहिकाओं में समृद्ध है। सिनोवियल झिल्ली श्लेष द्रव का उत्पादन करती है। सामान्य स्थिति संयुक्त गुहा में श्लेष द्रव के 0.1 से 4.0 मिलीलीटर से (संयुक्त के आकार के आधार पर) होता है। यह आर्टिकुलर सतहों के घर्षण को कम करता है और उनकी गतिशीलता को बढ़ाता है, आर्टिक्यूलर (हाइलिन) उपास्थि के लिए पोषण प्रदान करता है, एक अतिरिक्त सदमे अवशोषक के रूप में कार्य करता है।
प्रत्येक जोड़ एक कलात्मक बैग से घिरा हुआ है - एक कैप्सूल। यह विभिन्न बाहरी चोटों से संयुक्त की रक्षा करता है। संयुक्त बैग में घने फाइबर होते हैं जो इसे ताकत देते हैं।
घुटने का जोड़ मानव शरीर के सबसे जटिल जोड़ों में से एक है। शारीरिक जटिलता और उच्च कार्यात्मक भार के कारण, अक्सर चोटों और अपक्षयी भड़काऊ प्रक्रियाओं के अधीन होता है।
घुटने के जोड़ का आर्थ्रोसिस ( gonartroz) पुरुषों और महिलाओं में समान रूप से आम है, लेकिन गंभीर रूप और पहले की उम्र में बीमारी की शुरुआत महिलाओं में अधिक आम है। जोड़ों में सक्रिय और निष्क्रिय आंदोलनों के प्रतिबंध से क्षेत्रीय मांसपेशियों की अतिवृद्धि होती है। यह संयुक्त विकृति के विकास में योगदान देता है। एक व्यक्ति की चाल कोमल हो जाती है, क्योंकि जोड़ों में तेज हलचल और चौड़े कदम मोच और कैप्सूल का कारण बनते हैं, जिसमें दर्द होता है।
उम्र के साथ बीमारी की घटना बढ़ जाती है। तो, 55-64 वर्ष की आयु में, 87% महिलाओं और 83% पुरुषों में ऑस्टियोआर्थराइटिस रेडियोलॉजिकल रूप से पता लगाया जा सकता है। यद्यपि कोई नैदानिक \u200b\u200bअभिव्यक्तियाँ नहीं हो सकती हैं, क्योंकि रोग का एक महत्वपूर्ण हिस्सा बिना स्पष्ट लक्षणों के आगे बढ़ता है। 22% महिलाओं और 15% से अधिक पुरुषों में न केवल रेडियोलॉजिकल, बल्कि रोग के नैदानिक \u200b\u200bसंकेत भी हैं।
रोग की तस्वीर रोग के चरण पर निर्भर करती है। प्रारंभिक अवस्था में, razgovlenie और आर्टिकुलर उपास्थि की खुरदरापन, विशेष रूप से इसके किनारों के साथ। भविष्य में, उपास्थि पतली हो जाती है, इसका क्षरण देखा जाता है, विभिन्न आकारों के टीले बनते हैं। उन्नत मामलों में, यांत्रिक अधिभार के कारण, स्नायुबंधन के लगाव स्थलों पर कैल्शियम जमा होता है - सीमांत हड्डी के विकास का गठन होता है। मजबूत और लोचदार से उपास्थि, खुरदरी सतह के साथ शुष्क, सुस्त में बदल जाती है। सबसे बड़े दबाव के स्थानों में डेंट दिखाई देते हैं। इन सभी परिवर्तनों से संयुक्त विकृति होती है। उदाहरण के लिए, ऊरु सिर मशरूम, बेलनाकार या चपटा हो सकता है। अधिकतम भार के स्थानों में, उपास्थि के नरम होने के स्थानीय क्षेत्र बनते हैं, और फिर उपास्थि में दरारें बन जाती हैं (चित्र 16)। अक्सर संयुक्त गुहा में स्वतंत्र रूप से घूमने वाले उपास्थि के टुकड़े को अलग किया जा सकता है। एक पतली उपास्थि के साथ, दबाव वितरण के बीच कलात्मक सतहों असमान हो जाता है। यह स्थानीय अधिभार की ओर जाता है, आर्टिकुलर सतहों के बीच वृद्धि हुई घर्षण। महत्वपूर्ण परिवर्तन स्नायुबंधन, श्लेष झिल्ली, कैप्सूल से गुजरते हैं। अंतर्गर्भाशयकला स्नायुबंधन गाढ़ा, ढीला हो जाता है। कभी-कभी वे संयुक्त कैप्सूल के साथ शोष, परिगलन या बढ़ने से गुजर सकते हैं। सिनोवियल झिल्ली के पैपिलिए को अस्वीकार किया जा सकता है और मुक्त अंतर्गर्भाशयी निकायों का निर्माण कर सकता है। श्लेष द्रव की मात्रा काफी कम हो जाती है।
अंजीर। 16। संयुक्त ऊतक संरचना: 1 - पेरीकॉन्ड्रियम; 2 - उपास्थि; 3 - हड्डी; ऑस्टियोआर्थराइटिस का सबसे आम स्थानीयकरण: 4 - कूल्हे संयुक्त; 5 - रीढ़
विकृत ऑस्टियोआर्थ्रोसिस विकसित होता है और धीरे-धीरे बढ़ता है और संयुक्त गतिहीनता की ओर नहीं जाता है। अपवाद हिप संयुक्त है। इस संयुक्त में, गतिशीलता प्रतिबंध और प्रक्रिया में मस्कुलो-लिगामेंटस तत्वों की भागीदारी बहुत जल्दी मनाई जाती है, जो दूरगामी मामलों में अक्सर रोगी की विकलांगता का कारण होती है। ऑस्टियोआर्थ्रोसिस अक्सर वसा चयापचय, धमनी उच्च रक्तचाप, एथेरोस्क्लेरोसिस और अन्य बीमारियों के उल्लंघन के साथ होता है।
रोग का विकास कई कारकों से जुड़ा हुआ है। इसके बाद के विकृति के साथ आर्टिकुलर उपास्थि के माइक्रो- या मैक्रोट्रॉमा का एक कारण है। इसके अलावा, पुराने ऑस्टियोआर्थराइटिस को विकृत करने के विकास को इनवेसिव ऊतक परिवर्तन, अंतःस्रावी विकार (गाउट, चोंड्रोक्लिसिनोसिस), फोकल क्रोनिक संक्रमण, मोटापा, वंशानुगत कारक, व्यावसायिक और घरेलू कारकों, कठिन शारीरिक श्रम, अत्यधिक व्यायाम से प्रभावित किया जा सकता है।
अंतर करना मुख्यएक स्वतंत्र बीमारी के रूप में पुराने ऑस्टियोआर्थ्रोसिस और माध्यमिकअंतर्निहित संयुक्त रोग की जटिलता के रूप में आर्थ्रोसिस को विकृत करना। प्रक्रिया की व्यापकता के आधार पर, प्राथमिक ऑस्टियोआर्थ्रोसिस के 2 रूप प्रतिष्ठित हैं। स्थानीयएक रूप जिसमें 1 या 2 जोड़ प्रभावित होते हैं, और सामान्यीकृतप्रपत्र - इस मामले में 3 या अधिक जोड़ों प्रभावित होते हैं। रोग मुख्य रूप से 40-50 वर्षों के बाद लोगों को प्रभावित करता है। निचले छोरों (घुटने और कूल्हे) के जोड़ों को पीड़ित होने की अधिक संभावना है। तीव्र शुरुआत के बिना, रोग धीरे-धीरे विकसित होता है। पहले लक्षण आंदोलन और दर्द के दौरान हड्डी की कमी हैं। ऑस्टियोआर्थराइटिस की मुख्य नैदानिक \u200b\u200bअभिव्यक्तियाँ जोड़ों का दर्द, विकृति और कठोरता हैं। दर्द नींद के बाद संयुक्त में दिखाई देता है और आंदोलन के दौरान गायब हो जाता है। दर्द तब परेशान कर सकता है जब आराम की स्थिति के बाद स्थानांतरित करने की कोशिश कर रहा हो। रोग बढ़ता है, और दर्द एक बढ़े हुए या लंबे समय तक लोड के बाद दिखाई देता है। सुबह में, आंदोलन की शुरुआत में, दर्द तेज हो जाता है - "दर्द शुरू"। जैसे-जैसे आप चलते हैं, दर्द की तीव्रता कम होती जाती है। शाम तक, भार में वृद्धि के साथ, जोड़ों में दर्द बढ़ जाता है। रात में, आराम करने पर, दर्द धीरे-धीरे कम हो जाता है और चलते समय फिर से शुरू हो जाता है। आस-पास की मांसपेशियों के रिफ्लेक्स ऐंठन के कारण लगातार दर्द, साथ ही प्रतिक्रियाशील का विकास श्लेषक कलाशोथ।संयुक्त में दर्द के अलावा, यह सुबह की कठोरता, संयुक्त की सूजन और त्वचा के तापमान में स्थानीय वृद्धि की विशेषता है। दर्द का अनुभव करने वाला रोगी लोड को कम करने की कोशिश करता है, अपने दर्दनाक जोड़ों को बख्शता है, इसमें गति की सीमा को सीमित करता है, जो मांसपेशियों और स्नायुबंधन को और कमजोर करता है। संयुक्त (सिकुड़न) में गतिशीलता का विरूपण और प्रतिबंध धीरे-धीरे संयुक्त के आसपास के ऊतकों में फाइब्रो-स्क्लेरोटिक और हाइपरट्रॉफिक परिवर्तनों के कारण विकसित होता है। कूल्हे या घुटने के जोड़ों में सिकुड़न से अंग की कार्यक्षमता कम हो जाती है। लंगड़ापन, श्रोणि की कार्यात्मक विकृति और काठ का रीढ़ के स्कोलियोसिस दिखाई देते हैं।
पुराने ऑस्टियोआर्थराइटिस के लिए पोषण।परिष्कृत और डिब्बाबंद खाद्य पदार्थ, साथ ही सुविधा वाले खाद्य पदार्थ न खाएं, जो अक्सर हड्डियों के भोजन को जोड़ते हैं। भोजन सरल, ताजा, घर का बना होना चाहिए। मांस उत्पादों की अधिकता, मजबूत समृद्ध मांस शोरबा जोड़ों और रीढ़ में यूरिक एसिड क्रिस्टल की वर्षा की ओर जाता है, जो ऑस्टियोफाइट्स बनाते हैं। प्रोटीन एक नरम उबले अंडे, उबला हुआ मछली, पनीर, और बीन्स के रूप में मौजूद होना चाहिए। पानी में उबला हुआ उपयोगी अनाज, एक छोटी मात्रा में दूध के साथ मक्खन के एक चम्मच या अपरिष्कृत सूरजमुखी तेल के साथ मिलाकर।
उपचार।विकृत ऑस्टियोआर्थराइटिस के उपचार के लिए सबसे महत्वपूर्ण सिद्धांत जटिलता, अवधि और स्टेजिंग (अस्पताल - क्लिनिक - सैनिटियम) हैं। उपचार में संयुक्त पर भार को कम करना शामिल है (जिसे कम करके प्राप्त किया जाता है अधिक वजन शरीर और ओर्थोसेस पहने हुए), चयापचय में सुधार, संक्रमण के फोकस के संपर्क में - आर्थ्रोसिस का कारण। जितनी जल्दी हो सके उपचार शुरू किया जाना चाहिए। फिजियोथेरेप्यूटिक विधियों का उपयोग किया जाना चाहिए: मैग्नेटोथेरेपी, लेजर थेरेपी, ओज्रोसाइट और पैराफिन एप्लिकेशन, कंप्रेसिंग वार्मिंग, अल्ट्रासाउंड, बर्नार्ड धाराओं, कीचड़ अनुप्रयोगों के साथ स्पा उपचार, हाइड्रोजन सल्फाइड और रेडॉन स्नान, मालिश। फिजियोथेरेपी अभ्यास, मालिश, मेकेनोथेरेपी संयुक्त में गति की सीमा को बढ़ाएगा। घुटनों पर जोर देने के साथ शरीर की स्थिति से बचने और बैठने की स्थिति में रहने के लिए सीढ़ियों पर लंबे समय तक खड़े होने, लगातार चढ़ने और उतरने को सीमित करने की सिफारिश की जाती है। चलते समय, गन्ने का उपयोग करना उचित होता है। मध्यम शारीरिक गतिविधि उपयोगी है: चिकित्सीय जिम्नास्टिक स्नायुबंधन और मांसपेशियों को मजबूत करता है, संयुक्त को रक्त की आपूर्ति में सुधार करता है। लोड को निष्क्रिय किया जाना चाहिए और निष्क्रिय व्यायाम के साथ जोड़ा जाना चाहिए, दर्द को ध्यान में रखते हुए। तीव्र अवधि में, व्यायाम को contraindicated है। ड्रग थेरेपी में दर्द की दवा, गैर-स्टेरायडल विरोधी भड़काऊ दवाएं, और चोंड्रोप्रोटेक्टर्स शामिल हैं। दवा उपचार के मुख्य उद्देश्य हैं: दर्द को कम करना, प्रभावित जोड़ के कार्य में सुधार करना, बीमारी की प्रगति को धीमा करना या रोकना, विकलांगता की डिग्री को कम करना। ऑस्टियोआर्थराइटिस की दवा उपचार सूजन और दर्द के संकेतों को रोकने, अंतःस्रावी और क्षेत्रीय रक्त प्रवाह में सुधार करने, शरीर में चयापचय प्रक्रियाओं को उत्तेजित करने के उद्देश्य से है।
गैर-स्टेरायडल विरोधी भड़काऊ दवाओं में से, निम्नलिखित दवाओं की सिफारिश की जा सकती है।
डिक्लोफेनाक- एक्रिल एसिटिक अम्ल की व्युत्पत्ति। इसका उपयोग टेबलेट और इंजेक्शन के रूप में किया जाता है। इसमें एनाल्जेसिक और विरोधी भड़काऊ प्रभाव हैं। टैबलेट समूह उसी समूह का है। Voltarus फैलाव(जर्मनी)। इसमें घुल गया है? पानी का गिलास और भोजन के बाद लिया जाता है।
केटोनल किला(स्लोवेनिया), गोलियां, विरोधी भड़काऊ, एनाल्जेसिक और एंटीपीयरेटिक प्रभाव हैं। भोजन के बाद लें।
Ksefokam(ऑस्ट्रिया)। इसका एक स्पष्ट विरोधी भड़काऊ और एनाल्जेसिक प्रभाव है।
Nise(Nimesulide)। गोलियों में विरोधी भड़काऊ, एनाल्जेसिक और एंटीपीयरेटिक प्रभाव होते हैं। इसमें एंटीऑक्सीडेंट गुण होता है। दवा संधिशोथ, पुराने ऑस्टियोआर्थराइटिस, आर्थ्राल्जिया, माइलगिया, बर्साइटिस के लिए प्रभावी है। जेल निसेजब स्थानीय रूप से लागू किया जाता है, तो 1% आराम से और आंदोलन के दौरान जोड़ों में दर्द के कमजोर या गायब होने का कारण बनता है, सुबह की कठोरता और जोड़ों की सूजन को कम करता है, और गति की सीमा में वृद्धि में योगदान देता है।
जेल फ्लेक्सन(किटोप्रोफेन) 2.5% (इटली)। इसका एक स्थानीय एनाल्जेसिक, विरोधी भड़काऊ और decongestant प्रभाव है।
Ketanov(ketorolac) - के लिए समाधान इंट्रामस्क्युलर इंजेक्शन - एक स्पष्ट एनाल्जेसिक प्रभाव होता है। एनाल्जेसिक प्रभाव की ताकत मॉर्फिन की तुलना में है, दवा निर्भरता का कारण नहीं है। इसका उपयोग विभिन्न उत्पत्ति के मध्यम और गंभीर तीव्रता के दर्द के लिए किया जाता है (कैंसर के बाद, पश्चात की अवधि सहित)। इसके अलावा, कीटों में विरोधी भड़काऊ और मध्यम रूप से एंटीपीयरेटिक प्रभाव होते हैं।
Movalis-15गोलियाँ और इंजेक्शन में। दवा सूजन, सूजन और दर्द को समाप्त करती है, संयुक्त गतिशीलता में सुधार करती है, आर्टिकुलर कार्टिलेज को नष्ट नहीं करती है।
Traumeel-एस(जर्मनी) - विरोधी भड़काऊ होम्योपैथिक उपाय। प्रत्येक टैबलेट में जड़ी-बूटियों का एक परिसर होता है और जीभ के नीचे भोजन से पहले लिया जाता है।
उच्चारण उच्चारण संपत्ति donalgin(niflumic acid) - गैर-मादक दर्दनाशक (हंगरी)। यह भी एक विरोधी भड़काऊ प्रभाव है। दवा का उपयोग संयुक्त रोगों, चोटों, चोट, पीठ दर्द, सिरदर्द के लिए किया जाता है। डोनालगिन भोजन के बाद लिया जाता है, कैप्सूल को चबाया नहीं जाता है, लेकिन पानी से धोया जाता है।
उपास्थि की मरम्मत के लिए अनुशंसित सुरक्षित और प्रभावी उपाय। Alflutop- हड्डी और उपास्थि ऊतक चयापचय का सुधार। यह प्रति दिन 1 मिलीलीटर पर इंट्रामस्क्युलर रूप से प्रशासित किया जाता है। दवा में एक चोंड्रोप्रोटेक्टिव, विरोधी भड़काऊ और एनाल्जेसिक प्रभाव होता है, उपास्थि ऊतक के उत्थान को उत्तेजित करता है। तैयारी समुद्री जीवों से एक अर्क है और इसमें चोंड्रोइंटिन्सल्फ़ेट, अमीनो एसिड, पेप्टाइड्स और धातु आयन शामिल हैं। उपचार का कोर्स कम से कम 3 सप्ताह है। 10 ampoules के पैकेज में।
कार्टिलेज की मरम्मत भी प्रभावी है। struktumकैप्सूल में Miokaltsinampoules में चोंड्रोइटिन सल्फेटकैप्सूल में
कैप्सूल Piaskledin -300(फ्रांस) - हड्डी और उपास्थि ऊतक चयापचय का सुधार, उपास्थि को बहाल करने में मदद करता है, कोलेजन के उत्पादन को कम करता है। आर्थ्रोसिस के उपचार में दवा की सिफारिश की जाती है।
जेल Artrocin(सेंट पीटर्सबर्ग)। इसमें हॉप शंकु, अगरबत्ती, बरबेरी जड़, मधुमक्खी जहर, ग्लिसरीन के अर्क शामिल हैं। इसका उपयोग ओस्टियोचोन्ड्रोसिस, रेडिकुलिटिस, आर्थ्रोसिस, गठिया के लिए किया जाता है। दवा चयापचय प्रक्रियाओं को सामान्य करती है, जोड़ों में रक्त की आपूर्ति में सुधार करती है, जोड़ों के संयोजी ऊतक के उत्थान को उत्तेजित करती है, पेरीआर्टिकुलर ऊतकों की सूजन से राहत देती है, एक एनाल्जेसिक प्रभाव पड़ता है।
मरहम Apizartron(जर्मनी)। मरहम की संरचना में मधुमक्खी का जहर, मिथाइल सैलिसिलेट, सरसों का तेल, केटाइल स्टीयरिक अल्कोहल, पेट्रोलियम जेली शामिल हैं। इसका उपयोग जोड़ों, मांसपेशियों, रेडिकुलिटिस और परिधीय परिसंचरण की गड़बड़ी के आमवाती रोगों के लिए किया जाता है। दवा का एक स्थानीय अड़चन प्रभाव है, जोड़ों में चयापचय को सक्रिय करता है, संयोजी ऊतक की लोच बढ़ाता है।
गोलियाँ Artrotsinaइसमें चोंड्रोइटिन, ग्लूकोसामाइन, डायहाइड्रोक्वार्टज़िन शामिल हैं। दवा जोड़ों में चयापचय को सामान्य करती है, संयोजी ऊतक के उत्थान और जोड़ों की उपास्थि की सतह को उत्तेजित करती है। नतीजतन, जोड़ों और रीढ़ में दर्द बंद हो जाता है, आंदोलन के दौरान क्रंच गायब हो जाता है, जोड़ों में गतिशीलता बहाल हो जाती है।
गोलियाँ Artros- गठिया, आर्थ्रोसिस, ओस्टियोचोन्ड्रोसिस, बालों के विकास की गड़बड़ी के मामले में जोड़ों और रीढ़ के उपचार के लिए एक जटिल। तैयारी की संरचना में खाद्य कोलेजन हाइड्रोलाइजेट, जापानी शिइटेक मशरूम, कैल्शियम स्टीयरेट शामिल हैं। महत्वपूर्ण रूप से प्रभावित जोड़ों में दर्द और सूजन को कम करता है, गति की सीमा को बढ़ाता है।
ओस्टियोआर्थ्रोसिस और ओस्टियोचोन्ड्रोसिस के उपचार और रोकथाम के लिए, 5% मरहम की सिफारिश की जा सकती है hondroksid। दवा आर्टिस्टिक कार्टिलेज में पुनर्योजी प्रक्रियाओं को उत्तेजित करती है, आर्टिक्यूलर बैग के पुनर्जनन को बढ़ावा देती है, अंतर्गर्भाशयी द्रव का उत्पादन बढ़ाती है, एक एनाल्जेसिक और विरोधी भड़काऊ प्रभाव होता है, पुराने ऑस्टियोआर्थराइटिस और ओस्टियोचोन्ड्रोसिस की प्रगति को धीमा कर देती है। मरहम में मवेशियों के ऊतकों से प्राप्त चोंड्रोइटिन सल्फेट होता है। पदार्थ उपास्थि में फास्फोरस-कैल्शियम चयापचय में सुधार करता है, इसके विनाश को रोकता है। प्रभावित जोड़ में मरहम को दिन में 2-3 बार रगड़ना चाहिए। ताकि मरहम कपड़े के साथ बंद न हो, धब्बा संयुक्त को सिलोफ़न के साथ लपेटा जाना चाहिए और 3 या 4 नंबर के एक ट्यूबलर (मेष) पट्टी के साथ तय किया जाना चाहिए। इस आवेदन के साथ, सुबह में दिन में एक बार मरहम लगाने के लिए पर्याप्त है, और रात में पट्टी को हटा दें, जिससे संयुक्त को आराम करने की अनुमति मिल सके। उपचार का कोर्स कम से कम 12 सप्ताह है। फिर, एक ब्रेक और फिर से उपचार जारी रहेगा। चोंड्रोप्रोटेक्टर्स के साथ दीर्घकालिक चिकित्सा एक अच्छा परिणाम देती है।
उल्लेखनीय और 5% मरहम कॉन्ड्रॉइटिन-ICCOएक चोंड्रोप्रोटेक्टर होने के नाते। एक मरहम मवेशी ट्रेकिआ के उपास्थि से तैयार किया जाता है। चोंड्रोइटिन उपास्थि ऊतक के विनाश को रोकता है और इसकी वसूली को तेज करता है, संयुक्त के आर्टिकुलर बैग और उपास्थि सतहों को बहाल करने में मदद करता है, इंट्राआर्टिक्युलर तरल पदार्थ का उत्पादन बढ़ाता है। फास्फोरस-कैल्शियम चयापचय में सुधार करता है। यह सब दर्द को कम करने और प्रभावित जोड़ों की गतिशीलता को बढ़ाने में मदद करता है। ओस्टियोचोन्ड्रोसिस, परिधीय जोड़ों और रीढ़ की ऑस्टियोआर्थ्रोसिस का इलाज करने और रोकने के लिए मरहम का उपयोग किया जाता है। घाव पर त्वचा पर मरहम दिन में 2-3 बार लागू करें और पूरी तरह से अवशोषित होने तक रगड़ें।
जोड़ों के उपचार के लिए अन्य मलहमों में से, हम सिफारिश कर सकते हैं इंडोमिथैसिन(बुल्गारिया)। मरहम में एक स्थानीय एनाल्जेसिक, विरोधी भड़काऊ और decongestant प्रभाव होता है, सुबह की कठोरता और जोड़ों की सूजन को कम करने में मदद करता है, प्रभावित संयुक्त की गति की सीमा को बढ़ाता है। मलम को दिन में 3-4 बार रगड़ा जाता है।
बाम सुनहरी मूंछमधुमक्खी का जहर जोड़ों और रीढ़ की बीमारियों के उपचार में प्रभावी है।
रिफ्लेक्स मांसपेशियों की ऐंठन को राहत देने के लिए मांसपेशियों को आराम करने के लिए इस्तेमाल किया जा सकता है। मिडोकलम, स्कूटामिल।
दर्द को कम करने और सूजन को राहत देने के लिए, हम सिफारिश कर सकते हैं cryotherapy।इसे बाहर ले जाने के लिए, फ्रीज़र में एक प्लास्टिक की थैली में एक लीटर पानी डालना आवश्यक है। पानी को बर्फ में बदलने के बाद, प्रभावित जोड़ पर 5-10 मिनट के लिए आइस पैक लगाएं। न्यूरोवास्कुलर बंडल (पोपेलिटियल फोसा, एक्सिला) को बंद नहीं किया जाना चाहिए। क्रायोथेरेपी के बाद, मालिश और फिजियोथेरेपी अभ्यास किया जाना चाहिए। इस प्रक्रिया को दिन में कई बार दोहराया जा सकता है। बैग को अधिक समय तक ठंडा रखने के लिए, ठंड से पहले पानी में 2-3 बड़े चम्मच समुद्री नमक मिलाएं।
ऑस्टियोआर्थ्रोसिस के लिए एक बहुत प्रभावी उपचार दवाओं के इंट्राआर्टिकुलर प्रशासन के साथ किया जाता है। इस मामले में, आप 0.5 सेमी के एक छोटे से चीरा के माध्यम से शीसे रेशा प्रकाशिकी के साथ एक माइक्रोआर्ट्रोस्कोप का उपयोग करके अंदर से संयुक्त रूप से जांच कर सकते हैं। जर्मनी और स्विट्जरलैंड में प्रयोगशालाओं में, हायल्यूरोनिक एसिड की तैयारी बनाई गई थी। ostenilऑस्टियोआर्थ्रोसिस के अंतर्गर्भाशयी उपचार के लिए। उपचार का कोर्स 7-10 दिनों के प्रशासन के अंतराल के साथ 3-5 इंजेक्शन है। Viscoelastic ostenil प्रत्यारोपण के 1 मिलीलीटर में सोडियम हायलूरोनेट, सोडियम क्लोराइड, सोडियम मोनोहाइड्रिक फॉस्फेट, सोडियम डाइहाइड्रोजेन फॉस्फेट, इंजेक्शन के लिए पानी होता है। दवा श्लेष द्रव के विस्कोसैलेस्टिक गुणों को पुनर्स्थापित करती है और ऑस्टियोआर्थराइटिस से प्रभावित संयुक्त में श्लेष संतुलन को बाहर निकालती है। पहले इंजेक्शन के एक सप्ताह बाद दवा का प्रभाव दिखाई देने लगता है और उपचार के दौरान इसे और बढ़ा दिया जाता है। समान उपचार गुण आंतरिक तैयारी के अधिकारी Firmatron(यूके) और Sinokrom(रूस)।
पुराने ऑस्टियोआर्थराइटिस के उपचार के लिए, कुछ जैविक रूप से सक्रिय योजक (बीएए) का भी उपयोग किया जाता है।
ग्लूकोसामाइन-चोंड्रोइटिन कॉम्प्लेक्सकैप्सूल में प्रत्येक कैप्सूल में ग्लूकोसामाइन 200 मिलीग्राम, चोंड्रोइटिन सल्फेट 100 मिलीग्राम, लैक्टोज 20 मिलीग्राम होता है। दवा जोड़ों और संयोजी ऊतक को पोषण संबंधी सहायता प्रदान करती है, उपास्थि ऊतक के विनाश को रोकती है और इसे बहाल करने में मदद करती है, इसमें एक विरोधी भड़काऊ प्रभाव होता है, स्नायुबंधन, हड्डियों, संयोजी ऊतक के गठन में भाग लेता है, चलने पर और जब आराम करने पर प्रभावित जोड़ों में दर्द काफी कम हो जाता है, उपास्थि की संरचना को पुनर्स्थापित करता है, कठोरता को कम करता है। जोड़ों।
क्रीम बाम आर्थ्रो-एक्टिव पौष्टिक(रूस)। इसमें चोंड्रोप्रोटेक्टर्स होते हैं: चोंड्रोइटिन सल्फेट, ग्लूकोसामाइन सल्फेट, एसिटाइल ग्लूकोसामाइन। इसका उपयोग ऑस्टियोआर्थ्रोसिस, रीढ़ की ओस्टियोचोन्ड्रोसिस, प्रसवोत्तर अवधि में संयुक्त चोटों के लिए किया जाता है। क्रीम-बाम ऑस्टियोआर्थराइटिस और ओस्टियोचोन्ड्रोसिस की प्रगति को धीमा कर देता है, आर्टिकुलर उपास्थि की बहाली को उत्तेजित करता है, उपास्थि के आगे विनाश को रोकता है, प्रभावित संयुक्त में रक्त परिसंचरण को सक्रिय करता है, और इंट्राआर्टिक्युलर द्रव के उत्पादन को सामान्य करता है। आर्थ्रो-एक्टिव समस्या संयुक्त के क्षेत्र में त्वचा पर लागू होती है। 2-3 मिनट के भीतर, यह पूरी तरह से अवशोषित होता है और 10-12 घंटों तक रहता है। पुराने ऑस्टियोआर्थराइटिस के पूर्ण उपचार के लिए, 2-3 महीने के लिए दिन में 2 बार नियमित रूप से क्रीम-बाम लागू करना आवश्यक है।
संयुक्त बाम Astin। रोगग्रस्त संयुक्त के क्षेत्र में इसे दिन में 2-3 बार रगड़ा जाता है। बाम में माइक्रोलेग हेमेटोकोकस, अमीनो एसिड और विटामिन का एक जटिल होता है। माइक्रोग्लगा में हीलिंग पदार्थ एस्टैक्सैन्थिन होता है।
Sustamar(फिनलैंड) - आहार पूरक। इसमें चोंड्रोप्रोटेक्टिव, एंटी-इंफ्लेमेटरी, एनाल्जेसिक और एंटी-एलर्जिक प्रभाव होते हैं। ऑस्टियोआर्थराइटिस, गठिया, ओस्टियोचोन्ड्रोसिस, रुमेटीइड गठिया की रोकथाम और उपचार में दवा अत्यधिक प्रभावी है। Sustamar में कैल्शियम कार्बोनेट, न्यूजीलैंड स्पंजी मोलस्क, शार्क उपास्थि अर्क, मैग्नीशियम ऑक्साइड, विटामिन ई और डी 3, अदरक जड़ निकालने शामिल हैं।
उपचार के पारंपरिक तरीकों में से, रगड़ की पेशकश की जा सकती है। ऐसा करने के लिए, एक मिश्रण तैयार करें: 1 बड़ा चम्मच सरसों का पाउडर, वनस्पति तेल और शहद। यह सब अच्छी तरह से मिश्रित है और 2 घंटे के लिए प्रभावित जोड़ के क्षेत्र में रगड़ दिया जाता है, फिर गर्म पानी से धोया जाता है। प्रक्रिया को दैनिक किया जाना चाहिए। आप अर्ध-तरल दलिया के एक सेक के उपयोग की सिफारिश कर सकते हैं। दलिया का तापमान उतना अधिक होना चाहिए जितना रोगी इसे सहन कर सके। गर्म दलिया एक साफ सूती नैपकिन पर लागू किया जाता है और यह गले में खराश को लपेटता है, शीर्ष पर सिलोफ़न डालें और इसे ऊनी कपड़े से लपेटें। कम से कम एक घंटे के लिए इस तरह के एक सेक को समझें, जिसके बाद संयुक्त को एक नम कपड़े से मिटा दिया जाता है। इस प्रक्रिया को 10 दिनों के लिए दैनिक दोहराया जाता है।
घुटने के जोड़ के उपचार में सिफारिश की जा सकती है मैग्नेटो-लोचदार घुटने पैड। यह भड़काऊ प्रक्रियाओं के चुंबकीय क्षेत्र उपचार और घुटने के जोड़ों के आर्थ्रोसिस, आर्थ्राल्जिया, रुमेटीइड गठिया के मामले में दर्द से राहत देने के लिए है। घुटने के पैड में छह इलास्टोमैग्नेट्स होते हैं जो शरीर को चुंबकीय रूप से सामना करते हैं। केंद्र में पटेला के लिए एक कटआउट है। घुटने के क्षेत्र पर मैग्नेटोप्लास्टिक नाइकेप को लगाया जाता है ताकि पेटेला (पटेला) एक विशेष नेकलाइन में हो। पट्टी पट्टियों और बकल के साथ तय की गई है। प्रक्रिया की अवधि 30-50 मिनट से 3 घंटे तक भिन्न होती है। उपचार का कोर्स 6 से 15 प्रक्रियाओं तक होता है। जैसे-जैसे रोगी की भलाई में सुधार होता है, प्रक्रियाओं की अवधि कम होती जाती है और उनके बीच का अंतराल बढ़ता जाता है। मैग्नेटोएलेस्टिक घुटने के पैड का उपयोग अन्य फिजियोथेरेप्यूटिक प्रक्रियाओं या दवाओं के साथ किया जा सकता है।
संयुक्त पर लोड को कम करने के लिए, विभिन्न फिक्स्चर का उपयोग किया जाता है। एक प्लास्टर कास्ट अक्सर प्राथमिक जुड़नार होता है। यह याद रखना चाहिए कि लंबे समय तक कठोर स्थिरीकरण, एक निश्चित अंग में असुविधा की भावना के अलावा, संयुक्त अनुबंधों की उपस्थिति की ओर जाता है, जिसके बाद लंबे विकास की आवश्यकता होती है। इसलिए, ऑर्थोस का उपयोग करना बेहतर होता है। उनका उपयोग क्षतिग्रस्त संयुक्त को उतारने, गति की सीमा को सीमित करने, संयुक्त को आराम प्रदान करने और शुरुआती कार्यात्मक पुनर्वास शुरू करने के लिए संभव बनाता है, जो समग्र मोटर गतिविधि को बनाए रखते हुए फ़ंक्शन की पुनर्प्राप्ति समय को कम करेगा। वर्तमान में मौजूद है एक बड़ी संख्या orthoses के प्रकार जिनके समान डिज़ाइन हैं, लेकिन उपयोग की गई सामग्री, प्रदर्शन और लागत की संरचना और गुणवत्ता में भिन्नता है। ऑर्थोस के निर्माण में, नियोप्रीन (बारीक छिद्रपूर्ण थर्मली इंसुलेटिंग रबर), एरोप्रिन (नरम, सांस नपुंसक पूरी सतह पर छिद्र होते हैं) और सिरेमिक (अल्ट्रावायलेट प्रकाश में सिरेमिक धूल के साथ इलास्टिक थ्रेड से बने थ्रेड) का उपयोग किया जाता है। ऑर्थोस को इस तरह से डिज़ाइन किया गया है कि जब दान किया जाता है तो वे संयुक्त को कसकर कवर करते हैं, संयुक्त बैग की नकल करते हैं, अनलोड करते हैं और इसके नुकसान को रोकते हैं, जिससे संयुक्त को स्थिर किया जाता है। निर्माण में प्रयुक्त सामग्री और स्थिर करने वाले तत्वों के आधार पर, ऑर्थोस एक कार्यात्मक रूप से लाभप्रद स्थिति में क्षतिग्रस्त संयुक्त के आसान, मध्यम, अर्ध-कठोर या कठोर निर्धारण प्रदान कर सकते हैं।
बीमारी के प्रारंभिक चरण में उपचार के ये सभी औषधीय और शारीरिक उपचार सबसे प्रभावी हैं। बाद के चरणों में, जब संयुक्त में विनाशकारी परिवर्तन होते हैं (यह एक्स-रे द्वारा या आर्थोस्कोप का उपयोग करके मूल्यांकन किया जा सकता है), रूढ़िवादी उपचार अप्रभावी है। इस मामले में, आपको सर्जिकल उपचार का सहारा लेना होगा। यह एक कृत्रिम एक के साथ प्रभावित संयुक्त को बदलने के लिए नीचे आता है।
संधिशोथयह रोग जोड़ों में प्रगतिशील क्षरण-विनाशकारी परिवर्तनों की विशेषता है, जिससे प्रारंभिक विकलांगता होती है। सुबह की जकड़न, तीन या अधिक जोड़ों का गठिया है। रुमेटी गठिया का उपचार गैर-स्टेरायडल विरोधी भड़काऊ दवाओं के संयोजन के उपयोग पर आधारित है - डाइक्लोफ़ेनैक, लोर्नॉक्सिकैम, नेप्रोक्सन, ट्रामडोलसाथ ही ग्लुकोकोर्टिकोस्टेरॉइड और एंटीह्यूमेटिक ड्रग्स - मेथोट्रेक्सेट, लेफ्लुनामाइड.
आवर्तक पॉलीकोंडाइटिस - यह एक दुर्लभ बीमारी है जो उपास्थि की प्रगतिशील सूजन की विशेषता है, जो उपास्थि के विनाश के लिए अग्रणी है।
यह बीमारी दोनों लिंगों में समान रूप से आम है। सबसे अधिक बार, 30-50 वर्ष की आयु के लोगों में आवर्तक पॉलीकोंडिटिस का निदान किया जाता है, हालांकि, बीमारी बच्चों और बुजुर्गों दोनों में विकसित हो सकती है।
आवर्तक पॉलीकोंड्राइटिस का कारण बनने वाले सटीक कारण वर्तमान में अज्ञात हैं। रोग के विकास के लिए सबसे अधिक संभावना ऑटोइम्यून तंत्र है, क्योंकि सभी रोगियों में रक्त में दूसरे प्रकार के कोलेजन के लिए बड़ी संख्या में एंटीबॉडी पाए जाते हैं।
इसके अलावा, बीमारी के वंशानुगत प्रकृति से इनकार नहीं किया जा सकता है, क्योंकि आवर्तक पॉलीकोंडिटिस के साथ रोग के पारिवारिक मामले नोट किए जाते हैं।
नैदानिक \u200b\u200bतस्वीर
आवर्तक पॉलीकोंडिटिस के लक्षण काफी विविध हैं, वे घाव, तीव्रता और अवधि के स्थान पर बहुत भिन्न हो सकते हैं। प्रारंभिक वर्षों में, रोग का एक नियम, एक नियम के रूप में, आवर्ती, आवर्ती है, बाद के आवर्तक पॉलीकोंडाइटिस में एक प्रगतिशील पाठ्यक्रम प्राप्त होता है।
रोग की शुरुआत एक अस्पष्ट बुखार का अनुकरण कर सकती है, रोगियों में तापमान में वृद्धि, मांसपेशियों में दर्द, कमजोरी होती है। जैसे ही रोग विकसित होता है, स्थानीय अभिव्यक्तियाँ सामान्य अभिव्यक्तियों में शामिल हो जाती हैं।
कान का स्नेह
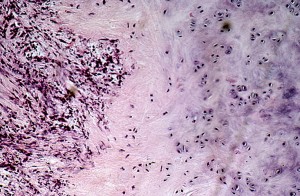 आवर्तक पॉलिकॉन्ड्राइटिस के साथ, ऑरिकल्स सबसे अधिक बार प्रभावित होते हैं, यह लक्षण 85-95% रोगियों में नोट किया जाता है। कान, जैसे भड़काऊ प्रक्रिया विकसित होती है, दर्दनाक हो जाती है, सूज जाती है, एक बैंगनी या बैंगनी रंग प्राप्त करती है। इस मामले में, प्रक्रिया केवल लोब को नुकसान पहुंचाए बिना, गुदा को पकड़ती है।
आवर्तक पॉलिकॉन्ड्राइटिस के साथ, ऑरिकल्स सबसे अधिक बार प्रभावित होते हैं, यह लक्षण 85-95% रोगियों में नोट किया जाता है। कान, जैसे भड़काऊ प्रक्रिया विकसित होती है, दर्दनाक हो जाती है, सूज जाती है, एक बैंगनी या बैंगनी रंग प्राप्त करती है। इस मामले में, प्रक्रिया केवल लोब को नुकसान पहुंचाए बिना, गुदा को पकड़ती है।
सूजन आमतौर पर दोनों कानों को प्रभावित करती है। यहां तक \u200b\u200bकि अगर बीमारी के पहले प्रकट होने पर केवल एक एरिकल प्रभावित होता है, तो रिलेपेस में सूजन दूसरे कान या दोनों कानों को जब्त करती है।
आवर्तक पॉलीकोंडाइटिस के साथ भड़काऊ प्रक्रिया कुछ समय (कई दिनों से 1-2 महीने तक) तक रहती है, जिसके बाद लक्षण गायब हो जाते हैं। प्रत्येक बाद के रिलेप्स के साथ, ऑरिकल में उपास्थि की मात्रा कम हो जाती है, जिससे इसकी विकृति होती है।
यदि सूजन आंतरिक और मध्य कान तक फैली हुई है, तो सुनवाई हानि, साथ ही वेस्टिबुलर तंत्र का एक विकार संभव है।
संयुक्त क्षति
आवर्तक पॉलिकॉन्ड्राइटिस के साथ, आर्थोपैथी अक्सर नोट की जाती है (यह लक्षण 52-85% रोगियों में होता है)। घावों को मोनो- या पॉलीआर्थ्राइटिस, एट्रैल्गिया के रूप में व्यक्त किया जाता है।
आवर्तक पॉलीकोंडाइटिस बड़े और छोटे दोनों जोड़ों को प्रभावित कर सकता है, कभी-कभी भड़काऊ प्रक्रिया स्टर्नो-कॉस्टल जोड़ों में होती है।
उपास्थि स्नेह
आवर्तक पॉलीकॉन्ड्राइटिस वाले 48-72% रोगियों में, नाक से उपास्थि को नुकसान होता है। सूजन पूर्णता, नाक की भीड़, नकसीर की भावना के साथ है। रिलैप्स में, उपास्थि का क्रमिक विनाश होता है, जिसके परिणामस्वरूप नाक पृष्ठीय की एक काठी विकृति विकसित होती है।
आँख के घाव
आवर्तक पॉलीकॉन्ड्राइटिस वाले लगभग आधे रोगियों को दृष्टि के अंगों को नुकसान होता है। यह रोग नसों के पक्षाघात द्वारा प्रकट होता है जो आंख की मांसपेशियों के संकुचन, फलाव को नियंत्रित करता है नेत्रगोलकएडिमा के साथ।
श्वसन की भागीदारी
लगभग एक चौथाई रोगियों में आवर्तक पॉलीकोंडिटिस के साथ, श्वसन क्षति का उल्लेख किया जाता है। यह बीमारी की सबसे गंभीर अभिव्यक्तियों में से एक है, जो मौत का कारण बन सकती है।
यदि स्वरयंत्र प्रभावित होता है, तो रोगियों को खांसी, सांस की तकलीफ, दर्द, सांस की तकलीफ, आवाज में बदलाव, डिस्फोनिया होता है। यदि आवर्तक पॉलीकोंडाइटिस ब्रोन्ची को प्रभावित करता है, तो रोग की नैदानिक \u200b\u200bतस्वीर ब्रोन्कियल अस्थमा के समान हो जाती है।
हृदय प्रणाली को नुकसान
 आवर्तक पॉलीकोंडिटिस के साथ रोग के हर चौथे मामले में, हृदय प्रणाली को नुकसान का उल्लेख किया जाता है। रोग के इस रूप को गंभीर रूप में वर्गीकृत किया गया है और इससे रोगी की मृत्यु हो सकती है।
आवर्तक पॉलीकोंडिटिस के साथ रोग के हर चौथे मामले में, हृदय प्रणाली को नुकसान का उल्लेख किया जाता है। रोग के इस रूप को गंभीर रूप में वर्गीकृत किया गया है और इससे रोगी की मृत्यु हो सकती है।
मरीजों ने महाधमनी अपर्याप्तता, पेरिकार्डिटिस, अतालता का उल्लेख किया।
निदान के तरीके
आवर्तक पॉलीकोंडिटिस का निदान रोग के लक्षणों की विविधता से जटिल है। इसके अलावा, आवर्तक पॉलीकोंडाइटिस अक्सर अन्य ऑटोइम्यून बीमारियों के साथ होता है।
आज तक, आवर्तक पॉलीकोंडिटिस के सटीक निदान के लिए प्रयोगशाला और वाद्य परीक्षण विकसित नहीं किए गए हैं।
प्रयोगशाला परीक्षणों का संचालन करते समय, एक भड़काऊ प्रक्रिया की उपस्थिति का पता लगाया जाता है:
- leukocytosis;
- ईएसआर वृद्धि;
- अल्फा और गामा ग्लोब्युलिन की एकाग्रता में वृद्धि।
एक निदान करने के लिए, विभिन्न अंगों के कार्यों के उल्लंघन का पता लगाने के लिए एक्स-रे अध्ययन किया जाता है।
इस प्रकार, यदि रोगी के निम्न लक्षणों में से कम से कम तीन हैं, तो आवर्तक पॉलीकोंडाइटिस का निदान किया जाता है:
- एरिकल्स की सूजन;
- कई जोड़ों की सूजन और खराश;
- आंखों की सूजन;
- नाक के उपास्थि की सूजन;
- असंतुलन और सुनवाई हानि
- वायुमार्ग में उपास्थि को नुकसान।
एक के रूप में अतिरिक्त शोध प्रभावित उपास्थि की बायोप्सी निर्धारित की जा सकती है।
इलाज कैसे करें?
आवर्तक पॉलीकोंडाइटिस के लिए उपचार के विकल्प का चयन प्रक्रिया की गंभीरता पर निर्भर करता है।
- गैर-स्टेरायडल विरोधी भड़काऊ दवाओं के समूह से आवर्तक पॉलीकोंडाइटिस, इबुप्रोफेन या अन्य दवाओं के साथ हल्के लक्षणों के साथ, उदाहरण के लिए, एस्पिरिन निर्धारित हैं।
- अधिक गंभीर आवर्तक पॉलीकोंडिटिस में, प्रेडनिसोन के साथ उपचार का संकेत दिया जाता है। रिसेप्शन दवा की बड़ी खुराक के साथ शुरू होता है, फिर लक्षण कम होने पर उन्हें कम कर दिया जाता है।
- गंभीर मामलों में, इम्यूनोसप्रेसेन्ट उपचार निर्धारित किया जा सकता है, सबसे अधिक बार, साइक्लोफॉस्फेमाइड का उपयोग किया जाता है।
- श्वसन प्रणाली और हृदय को गंभीर नुकसान के साथ, सर्जिकल उपचार का उपयोग किया जाता है - महाधमनी वाल्व प्रोस्थेटिक्स, ट्रेकियोस्टोमी।
पारंपरिक उपचार
 आवर्तक पॉलीकोंडिटिस के उपचार के लिए पारंपरिक तरीकों के साथ, विधियों का उपयोग किया जाता है पारंपरिक चिकित्सा। लोक व्यंजनों का उपयोग करने से पहले, आपको हमेशा एक डॉक्टर से परामर्श करना चाहिए और किसी भी मामले में निर्धारित दवाओं के उपयोग को रद्द नहीं करना चाहिए।
आवर्तक पॉलीकोंडिटिस के उपचार के लिए पारंपरिक तरीकों के साथ, विधियों का उपयोग किया जाता है पारंपरिक चिकित्सा। लोक व्यंजनों का उपयोग करने से पहले, आपको हमेशा एक डॉक्टर से परामर्श करना चाहिए और किसी भी मामले में निर्धारित दवाओं के उपयोग को रद्द नहीं करना चाहिए।
मम्मी का रिसेप्शन। 10 दिनों के ममी कोर्स लें। इस अवधि के लिए खुराक 4 ग्राम है। कोर्स पूरा करने के बाद, 5 दिन का ब्रेक लें और दस दिन के कोर्स को दोबारा दोहराएं। प्रवेश के 4 पाठ्यक्रमों के बाद, आपको 4 महीने का ब्रेक लेना चाहिए। बाहरी रूप से प्रभावित जोड़ों या फुलाए हुए एरिकल्स पर, 3% ममी के घोल से लोशन बनाया जा सकता है।
जंगली गुलाब, लिंगोनबेरी और काले करंट की पत्तियों और जामुन से बने विटामिन चाय पीने के लिए उपयोगी होगा।
रोकथाम और रोग का निदान
ऑटोइम्यून बीमारियों की रोकथाम, जिसमें आवर्तक पॉलीकोंडाइटिस शामिल है, मौजूद नहीं है।
आवर्तक पॉलिकॉन्ड्राइटिस के साथ पूर्ण वसूली के लिए रोग का निदान खराब है। इस बीमारी की एक पुरानी प्रकृति है और ऊतकों की बढ़ती संख्या की भड़काऊ प्रक्रिया में प्रगति और भागीदारी की प्रवृत्ति है।
रोग 15-20 महीनों से कई महीनों तक रह सकता है, एक घातक परिणाम हृदय या श्वसन विफलता से होता है।
कोंडाकोवा ओल्गा निकोलेवन्ना
डॉक्टर - neuropathologist
बायोइंफॉर्मेशन मेडिसिन डॉक्टर
डॉक्टर - पोषण विशेषज्ञ
सलाहकार, नई प्रौद्योगिकियों के लिए केंद्र
चलो ईमानदार हो, स्वास्थ्य - यह हमारा मूल्य है। हमारा शरीर स्वस्थ रहने के लिए लगातार प्रयास कर रहा है, लेकिन हम और पर्यावरण इन प्रयासों को अत्यंत कठिन बनाने के लिए सब कुछ कर रहे हैं।
उचित पोषण - यह आपके शरीर को स्वाभाविक रूप से होने वाली चीजों को करने में मदद करने का सिर्फ एक तरीका है - की वसूली। यह स्पष्ट है कि मेरे अभ्यास के लिए मैं सभी रोगियों को उद्भव और पाठ्यक्रम से जुड़ी बुनियादी अवधारणाओं को समझने में मदद नहीं कर सकता पुराने ऑस्टियोआर्थराइटिस, लेकिन मुझे उम्मीद है कि यह लेख इस तरह के एक आम बीमारी की उपस्थिति या प्रगति से कई की रक्षा करेगा। या, कम से कम, कम से कम आप केवल अपने स्वास्थ्य के बारे में सोचें।
मुझे बहुत उम्मीद है कि जो कोई भी इस लेख को पढ़ेगा, वह अपने शरीर के बारे में अधिक सावधान होगा और समय पर अपने सामान्य आहार में कुछ पोषक तत्वों को शामिल करेगा, क्योंकि जब कोई गंभीर समस्या उत्पन्न होती है, तो पोषक तत्वों पर पूरी तरह से भरोसा करें और सहयोग करने से इनकार करें आपके डॉक्टर के साथ यह एक गलती होगी। याद रखें कि संयुक्त उपचार के लिए उनके उपयोग का अर्थ आधुनिक चिकित्सा निदान और अन्य उपचार विधियों का परित्याग नहीं है। इसके विपरीत, इन मामलों में पोषक तत्वों का उपयोग पूरक होना चाहिए जो कि आप और आपके चिकित्सक कर रहे हैं।
इस लेख पर ध्यान दिया जाएगा गठिया, ओस्टियोचोन्ड्रोसिस, ऑस्टियोआर्थराइटिस आदि - यह एक बहुत जरूरी समस्या है, और यह मुझे लगता है कि हर कोई जो पचास साल से कम उम्र का था, पहले से ही इस बीमारी के कुछ अप्रिय लक्षण थे। लेकिन स्पष्ट रूप से आपको इस पर संदेह नहीं है इस बीमारी को दुनिया में सबसे आम बीमारी माना जाता हैयह आज एक वैश्विक समस्या है, लेकिन यह छाया में बनी हुई है।
क्यों? हम दिल के बारे में बहुत सुनते हैं - संवहनी रोग, कैंसर के बारे में, एड्स के बारे में, और इस विषय पर बहुत सारे शोध किए जा रहे हैं, जो अच्छी तरह से वित्त पोषित हैं। तथ्य यह है कि लोग गठिया से बहुत कम ही मरते हैं, इसलिए इस क्षेत्र में अनुसंधान के लिए वित्तीय सहायता बहुत दुर्लभ है। हालांकि, दुनिया की आबादी का लगभग 90% ऑस्टियोआर्थराइटिस से पीड़ित हैऔर, निश्चित रूप से, निवारक दवा को इस बीमारी से निपटने के लिए आबादी का ध्यान में लाना चाहिए, इस बीमारी को कैसे समझना चाहिए, क्योंकि यह कोई बीमारी नहीं है - यह हमारे कार्टिलेज के समय से पहले बूढ़े होने की समस्या है। इसलिए, हमारे उपास्थि को अच्छी स्थिति में रखने के लिए, ताकि कम उम्र में विकलांगता न हो, हमें कई स्थितियों को जानना होगा। इसलिए, यह व्याख्यान इन समस्याओं को ठीक करने के लिए समर्पित होगा।
तो, 10% आबादी इस समस्या से प्रभावित नहीं है और जैसा कि यह निकला, यह ग्रीनलैंड में रहने वाले एस्किमो हैं जो बहुत अधिक तैलीय मछली खाते हैं, अर्थात्। बड़ी मात्रा में भोजन ओमेगा -3, ओमेगा -6 जैसे फैटी एसिड, जो संयुक्त समस्याओं की उत्कृष्ट रोकथाम प्रदान करते हैं। ये पॉलीअनसेचुरेटेड फैटी एसिड होते हैं जो आहार पूरक में मौजूद होते हैं। इसलिए हमें हर दिन इन एसिड को अपने जोड़ों को देने की जरूरत है, लेकिन वे में निहित हैं ताजा अखरोट, ताजा हेज़लनट्स में और अलसी में । यानी 50% अलसी के तेल में ये आवश्यक एसिड होते हैं.
हमारे जोड़ों की तुलना किसी भी मशीन तंत्र से की जा सकती है, लेकिन अंतर यह है कि यदि मशीन टूट जाती है, तो तंत्र के पूर्ण प्रतिस्थापन की आवश्यकता होती है, और हमारे जोड़ों में खुद को ठीक करने की क्षमता होती है। यह एक बहुत महत्वपूर्ण विशिष्ट विशेषता है। इन रक्षा तंत्रों को जानने के बाद, हम जोड़ों को ठीक करने की क्षमता बढ़ा सकते हैं।
लेकिन यह जानना भी जरूरी है कि हमारे उपास्थि पर तनाव का कोई मतलब नहीं है, अन्यथा कार्टिलेज मिट जाता है और बहुत तेज़ी से आगे बढ़ता है, क्योंकि हमारे उपास्थि नष्ट हो जाने से पुनर्निर्माण प्रक्रिया बहुत धीमी है। इसलिए, जोड़ों की सभी चोटें, सभी उतार-चढ़ाव, जोड़ों की अत्यधिक गतिशीलता और उन पर भार, निश्चित रूप से, इन ऊतकों की स्थिति को प्रभावित करता है।
उपास्थि में, शरीर के अन्य ऊतकों के विपरीत, तंत्रिका फाइबर नहीं होते हैं, न तो रक्त और न ही लिम्फ वाहिकाएं होती हैं। इस प्रकार, उपास्थि ऑक्सीजन, पानी और पोषक तत्वों जैसे महत्वपूर्ण पदार्थों को प्राप्त नहीं कर सकता है। वे हड्डी से सूक्ष्म नलिकाओं में प्रवेश करते हैं।
और अगर कोई असर होता है "शेक" इन पदार्थों के लिए, उदाहरण के लिए, कार चलाते समय, उपास्थि (विशेष रूप से इंटरवर्टेब्रल) का पोषण बिगड़ रहा है। यह ड्राइवरों के बीच एक पेशेवर बीमारी कैसे बनती है। यह बुरी आदतकैसे धूम्रपान, छोटे जहाजों (केशिकाओं) के माध्यम से रक्त के प्रवाह को रोकने का कारण बनता है, जिसका अर्थ है कि उपास्थि की महत्वपूर्ण गतिविधि के लिए महत्वपूर्ण पदार्थ भी उपास्थि में नहीं मिलेंगे।
पुराने ऑस्टियोआर्थराइटिस,एक dystrophic प्रकृति के गठिया के रूप में आम तौर पर कहा जाता है और ओस्टियोचोन्ड्रोसिस सदी की एक बीमारी है। वह मारपीट करता है दुनिया की 90% आबादी।आंकड़ों से, मैं डेटा का हवाला दे सकता हूं जैसे अमेरिका में 80% से अधिक लोग ऑस्टियोआर्थराइटिस से पीड़ित हैं। यदि आप 35 वर्ष की आयु और थोड़ी बड़ी उम्र लेते हैं, तो 3 में से 2 लोगों को ऑस्टियोआर्थराइटिस भी होता है। संयुक्त राज्य अमेरिका में प्रतिवर्ष हिप प्रोस्थेटिक्स पर 300 हजार ऑपरेशन किए जाते हैं। प्रति वर्ष ऑपरेशन की एक ही संख्या घुटने के जोड़ के साथ कृत्रिम अंग को बदलने के लिए किया जाता है, साथ ही साथ डिस्कोजेनिक हर्निया को खत्म करने के लिए - यह सब मुख्य रूप से पुराने ऑस्टियोआर्थराइटिस के कारण होता है।
छह सबसे महत्वपूर्ण लक्षण ज्ञात हैं - रोग प्रगति के संकेत:
- संयुक्त और रीढ़ में सुस्त दर्द, पहले जब चलती है, और फिर आराम से;
- सुबह 15-30 मिनट के लिए कठोरता;
- जोड़ों में क्रंच;
- संयुक्त गतिशीलता की सीमा;
- कॉन्फ़िगरेशन का उल्लंघन, संयुक्त की विकृति;
- आंदोलन के दौरान संयुक्त गतिहीनता और मांसपेशियों में दर्द (यह पहले से ही पुराने ऑस्टियोआर्थराइटिस स्पष्ट है)।
 किशोरावस्था में भी ओस्टियोचोन्ड्रोसिस बहुत आम है। बहुत सारे बच्चे न्यूरोपैथोलॉजिस्ट की ओर रुख करते हैं। एक 14 साल के लड़के को मेरे पास लाया गया था, उसकी ओस्टियोचोन्ड्रोसिस इतनी स्पष्ट थी कि उसे बिना किसी रूढ़िवादी उपचार के तुरंत सर्जरी की पेशकश की गई थी।
किशोरावस्था में भी ओस्टियोचोन्ड्रोसिस बहुत आम है। बहुत सारे बच्चे न्यूरोपैथोलॉजिस्ट की ओर रुख करते हैं। एक 14 साल के लड़के को मेरे पास लाया गया था, उसकी ओस्टियोचोन्ड्रोसिस इतनी स्पष्ट थी कि उसे बिना किसी रूढ़िवादी उपचार के तुरंत सर्जरी की पेशकश की गई थी।
आंकड़ों के अनुसार 25 साल की उम्र तक पुराने ऑस्टियोआर्थराइटिस के संकेत फार्म में शुरू होते हैं ग्रीवा ओस्टियोचोन्ड्रोसिस। कश्मीर 35 साल अधिक चिंतित है काठ का । 25 से 35 वर्ष की अवधि में, न केवल रीढ़ की हड्डी के पुराने ऑस्टियोआर्थराइटिस, बल्कि बड़े भी पैर की अंगुली. 35 और 45 वें के बीच संभावना बढ़ जाती है हाथों के घाव। तो 50 के बाद चकित घुटने के जोड़60 वर्ष की उम्र तक - कूल्हे.
तो, उपास्थि के पुनर्निर्माण की प्रक्रिया बहुत धीमी है। इसलिए, अपने जोड़ों को संरक्षित करने के लिए, आपको यह जानने की जरूरत है कि रीढ़ को किस स्थिति में उतार दिया जाता है। आदर्श स्थिति वह स्थिति है नीचे लेटा हुआ। इसलिए, अगर काम के दौरान फर्श पर खिंचाव करना संभव है - यह बहुत अच्छा है। आपको यह भी पता होना चाहिए कि क्या स्थिति है "स्थायी" स्थिति की तुलना में कम काठ "बैठे" इसलिए अधिक बार उठो, आप एक स्थिति ले सकते हैं "सभी चौकों पर" (यदि आप कार्यालय में अकेले हैं) - यह रीढ़ को अच्छी तरह से राहत देता है (जानवरों में ओस्टियोचोन्ड्रोसिस कभी नहीं होता है)।
उपास्थि की कुपोषित कोशिकाएं बहुत पीड़ा और दर्द का कारण बन सकती हैं। लेकिन, ध्यान रखें कि पारंपरिक चिकित्सा प्रदान करने वाली एक भी दवा नहीं है, फिजियोथेरेपी, अल्ट्रासाउंड, चुंबकीय चिकित्सा की एक भी विधि नहीं है और एक भी सर्जिकल हस्तक्षेप नहीं है जो इस पोषण को बहाल कर सके, उपास्थि की स्थिति में सुधार हो, वे सहायक साधनों के रूप में काम करते हैं। बेशक, हम इस तथ्य के बारे में बात कर रहे हैं कि चूंकि उपास्थि के पोषण प्रणाली में बदलाव है, तो आपको पोषक तत्वों के साथ कार्य करने की आवश्यकता है।
तो, वैज्ञानिकों ने पाया कि 5% कोलेजन, जो न केवल उपास्थि का आधार है, बल्कि हमारे शरीर के ऊतकों का आधार है, उपास्थि की तुलना में बहुत तेजी से बहाल किया जाता है, जिसे ऐसा करने में 4 साल लगते हैं। इसलिए, यदि हम कम से कम इन 5% कोलेजन फाइबर के साथ कुछ पोषक तत्वों को प्रभावित करते हैं, तो उनके कार्य और संरचना को बहाल करते हैं, तो हम उपास्थि समारोह को बेहतर और तेज बहाल कर सकते हैं, दर्द को कम कर सकते हैं।
लेकिन जबकि स्थिति ऐसी है कि जब किसी व्यक्ति को तीव्र दर्द होने लगता है, तो वह किसके पास जाता है? या तो चिकित्सक के पास, या डॉक्टर को घर पर बुलाता है। और एक सर्कल में चलना शुरू करते हैं। चिकित्सक बहुत सारी दवाओं का वर्णन करता है और एक न्यूरोलॉजिस्ट को भेजता है। न्युरोपटिस्थआप बहुत सारे शोध से गुजरते हैं ( मूत्र, रक्त, रेडियोग्राफी का विश्लेषण).
इस क्षण में, व्यक्ति केवल प्राप्त करता है दर्द निवारक, आप उनसे परिचित हैं: एस्पिरिन, इबुप्रोफेन, इंडोमेथेसिन आदि व्यक्ति बीमार छुट्टी पर है। इसे लंबे समय तक विस्तारित करना भी असंभव है। यह आवश्यक है कि व्यक्ति या तो ठीक हो जाए, या अस्पताल में लेट जाए। सबसे अधिक बार, अप्रभावी उपचार के बाद, रोगी को एक हाड वैद्य को संदर्भित किया जाता है।
लेकिन मैनुअल थेरेपी यह भी हमेशा प्रभावी नहीं होता है, और रोगी को मनोचिकित्सक के पास भेजा जाता है। एक मनोचिकित्सक विस्तार करने के लिए सबसे अधिक जरूरत है बीमार छुट्टीक्योंकि मनोचिकित्सा क्लिनिक में एक दिन का अस्पताल है जो असीमित संख्या में रोगियों को स्वीकार कर सकता है। चिकित्सक समझता है कि रोगी को ठीक होने के लिए समय चाहिए, क्योंकि यह एक लंबी प्रक्रिया है। मनोचिकित्सक फिर से रोगी को भेजता है neuropathologist, फिर एक न्यूरोसर्जन।
न्यूरोसर्जन, इसके अलावा, सर्जरी कराने के लिए, वह कुछ भी नहीं दे सकता है। और एक व्यक्ति अपने लिए फैसला करता है कि उसे अपनी रीढ़ का संचालन करना है या नहीं। यदि वह मानता है कि उसे सर्जरी की आवश्यकता नहीं है, तो वह फिर से एक न्यूरोलॉजिस्ट के पास जाता है और फिर से शुरू होता है।
यानी स्थिति ऐसी है कि पारंपरिक चिकित्सा उपयोग की जाने वाली विधियां अप्रभावी हैं क्योंकि यह कोई बीमारी नहीं है, बल्कि कार्टिलेज एजिंग है। उम्र बढ़ने को रोकने या उपास्थि को बहाल करने के लिए, आपको पोषक तत्वों का उपयोग करने की आवश्यकता है।और आमतौर पर उपयोग की जाने वाली विरोधी भड़काऊ दवाओं के कई दुष्प्रभाव होते हैं।
पुराने ऑस्टियोआर्थराइटिस का इलाज शुरू किया एस्पिरिन लेकिन उस पर बहुत स्पष्ट दुष्प्रभाव हैं जठरांत्र संबंधी मार्ग (GIT) वह एक सार्वभौमिक अल्सर है। बड़ी मात्रा में, वे इसका उपयोग नहीं करते हैं, यह रक्त को पतला करता है शक्तिशाली एलर्जी का कारण बनता है, खासकर ऐसे लोग जिन्हें एलर्जी है और जिनके लक्षण हैं ब्रोन्कियल अस्थमा.
इसलिए, उन्होंने अधिक से अधिक विरोधी भड़काऊ दवाएं बनाना शुरू किया। के साथ आया इंडोमिथैसिन , जो एक समान तरीके से जठरांत्र संबंधी मार्ग पर कार्य करता है, लेकिन इसका बेहतर एनाल्जेसिक प्रभाव प्राप्त करने के लिए छोटी खुराक में इस्तेमाल किया जा सकता है। लेकिन वह देता है गुर्दे, यकृत और पर बहुत सारी जटिलताएँआदि, वहाँ अब विरोधी भड़काऊ दवाओं के एक बहुत हैं, लेकिन साइड इफेक्ट बहुत अधिक।
सबसे महत्वपूर्ण दुष्प्रभाव यह है कि प्रत्येक विरोधी भड़काऊ एजेंट उपास्थि बहाली की प्रक्रिया को दबा देता है,यह पता चला है कि जिस चीज से हम दूर होना चाहते हैं, हम उससे भी तेज आते हैं। यहां तक \u200b\u200bकि एक अवधारणा भी है "इंडोमेथेसिन संयुक्त" इसका क्या मतलब है इसका मतलब यह है कि यदि कोई व्यक्ति लंबे समय तक इंडोमेथेसिन लेता है, तो उसे पहले की तुलना में विकलांगता मिलती है अगर उसने इसे नहीं लिया।
गैर-स्टेरायडल विरोधी भड़काऊ दवाओं (NSAIDs) के संभावित नकारात्मक दुष्प्रभाव
- मस्कुलोस्केलेटल प्रणाली:उपास्थि बहाली और इसके घटकों के संश्लेषण की प्रक्रिया का दमन;
- जठरांत्र संबंधी मार्ग:गैस्ट्रिक अल्सर, छिद्रित पेट का अल्सर, गैस्ट्रोइंटेस्टाइनल रक्तस्राव, मतली, उल्टी, पेट दर्द, दस्त, कब्ज;
- गुर्दे:द्रव प्रतिधारण, गुर्दे की क्षति;
- जिगर:पीलिया, रक्त में यकृत एंजाइमों का उच्च स्तर, (गैर-विशिष्ट यकृत क्षति), यकृत विफलता;
- प्रतिरक्षा प्रणाली:एलर्जी की प्रतिक्रिया, अस्थमा जैसे लक्षण (वायु मार्ग को अवरुद्ध करना);
- त्वचा:मुँहासे, दाने, खुजली, धूप की संवेदनशीलता, दाने
- अस्थि मज्जा:अस्थि मज्जा विफलता (हाइपोप्लास्टिक एनीमिया), रक्त का पतला होना (रक्त के थक्के जमने की क्षमता कम होना);
- तंत्रिका तंत्र:कानों में बजना, सुनवाई हानि, मूड में बदलाव या व्यक्तित्व परिवर्तन, भ्रम, स्मृति हानि, ध्यान केंद्रित करने में असमर्थता, सिरदर्द, चक्कर आना, मानसिक टूटना, उनींदापन, अवसाद, व्यामोह।
जब एक मरीज ऑस्टियोआर्थराइटिस को बढ़ाता है, जो जोड़ों या रीढ़ में दर्द के रूप में होता है, तो तेजी से अभिनय करने वाली दवाओं से इनकार करना बहुत मुश्किल है। लेकिन मत भूलना: हम केवल दर्द से राहत देते हैं। इन निधियों के उपयोग के बिना, दवा शक्तिहीन है। लेकिन उन्हें भोजन के बाद लिया जाना चाहिए ताकि गैस्ट्रिक श्लेष्म को नुकसान न पहुंचे, कम से कम संभव समय लें और पूरी तरह से अलग साधनों का उपयोग करने का प्रयास करें हमारे उपास्थि को ठीक करने में मदद करें।
बेशक, दर्द के त्वरित राहत को छोड़ दें असंभवओह, यह पहली बार में किया जा सकता है और यहां तक \u200b\u200bकि जरूरत। लेकिन इन सबसे ऊपर आपको अपने गले के जोड़ों के लिए शांति बनाने की जरूरत है, जब तक सूजन का तीव्र चरण गुजरता है। यह पहली चीज है जो एक आदमी को करनी चाहिए। यदि न्यूरोपैथोलॉजिस्ट जो आप जा रहे हैं, वह इसे समझता है, तो वह आपको ऐसा करने के लिए 10 दिन का समय देगा और कहेगा: "कृपया घर पर झूठ बोलें, ऐसी स्थिति में ले जाना जिससे दर्द न हो"। प्रत्येक व्यक्ति की एक अलग स्थिति होगी, आपको रीढ़ को उतारने की ज़रूरत है, गोलियां निगलने से पहले उसे आराम दें।
दर्द के लक्षण हमें प्रकृति द्वारा संकेत के रूप में दिए जाते हैं। आदमी ने उपद्रव किया, उपद्रव किया, अपने जोड़ों को आपदा में लाया। इसलिए लेट जाएं, सोचें कि आपको किस तरह रहना चाहिए। ऊतक सूजन, दर्द से राहत देने वाले दर्द निवारक दवाओं को तुरंत न लें, क्योंकि यदि आप दर्द को दूर करते हैं, तो फिर से आप वही करेंगे - काम पर जाओ, व्यापार करो, स्वास्थ्य को फिर से भूल जाओ। जब दर्द कम हो जाता है, तो आप बहुत अधिक हिलते हैं, लेकिन चूंकि आपके उपास्थि (संयुक्त या रीढ़) की संरचना पहले से ही टूट गई है, किसी भी आंदोलन से उपास्थि को अतिरिक्त नुकसान होता है।
इसके अलावा, कठोर जैव रासायनिक साक्ष्य स्वयं (एनएसएआईडी) दवाओं के उपास्थि ऊतक पर विनाशकारी प्रभाव से प्राप्त हुए हैं। यदि NSAIDs को सामान्य और पुराने ऑस्टियोआर्थराइटिक मानव संस्कृति में जोड़ा जाता है, तो प्रोटीओग्लिसकन्स का संश्लेषण तेजी से उपास्थि में धीमा हो जाता है। इसका मतलब है कि वे उपास्थि के आत्म-चिकित्सा में हस्तक्षेप करते हैं। यद्यपि दवाएं दर्द को कम करती हैं, वे पुराने ऑस्टियोआर्थराइटिस की प्रगति को रोकते नहीं हैं और उपास्थि की स्थिति तब तक बिगड़ती रहती है जब तक कि केवल एक ही समाधान नहीं हो - सर्जरी।
उपास्थि को रोकने के लिए, उन्हें कुछ पोषक तत्वों की आवश्यकता होती है, न कि दवाओं की,यद्यपि आप उन्हें गोलियों के रूप में ले सकते हैं जो दवाओं की तरह दिखते हैं, उनकी कार्रवाई की प्रकृति अधिकांश दवाओं की कार्रवाई की प्रकृति से पूरी तरह से अलग है।
हीलिंग गुणों वाले कुछ पोषक तत्वों को कहा जाता है "पौष्टिक-औषधीय" - यह वह है जो शरीर को चाहिए और वह सामान्य रूप से अवशोषित कर सकता है। उनका उपयोग अकेले या दवाओं के संयोजन में किया जा सकता है।
जब आपके जोड़ों को वह मिलता है जिसकी उन्हें आवश्यकता होती है, तो वे स्वयं की मदद कर सकते हैं और सबसे अच्छे से ठीक हो सकते हैं। नीचे अमेरिकी वैज्ञानिक ल्यूक बुची द्वारा प्रस्तावित तालिका, पोषक तत्वों की एक सूची प्रदान करती है जो सही तरीके से उपयोग किए जाने पर अपने जोड़ों को स्वस्थ बना सकते हैं.
पुराने ऑस्टियोआर्थराइटिस, काठ का दर्द और पुरानी संयुक्त क्षति के लिए आहार की खुराक लेने के लिए नुस्खे।
पोषक तत्व - दैनिक सेवन
- ग्लूकोसामाइन लवण - 1500 मिलीग्राम
- चोंड्रोइटिन सल्फेट्स - 1500 मिलीग्राम
- निकोटिनामाइड (विटामिन पीपी - निकोटीन नहीं) - हर 3-4 घंटे में 250 मिलीग्राम
एंटीऑक्सीडेंट:
- विटामिन सी - 1000 से 4000 मिलीग्राम तक
- विटामिन ई - 400 से 800 एम.यू. (मिलीग्राम)
- सेलेनियम- 200 मिलीग्राम
- बीटा कैरोटीन - 25,000 घन (15 मिलीग्राम)
- जस्ता - 15 से 25 मिलीग्राम से
- विटामिन ए - 5000 एम.यू.
- विटामिन बी 1 - 20 से 100 मिलीग्राम तक
- विटामिन बी 2 - 50 मिलीग्राम
- विटामिन बी 3 - 20 से 100 मिलीग्राम तक
- विटामिन बी 6 - 10 से 50 मिलीग्राम तक
- विटामिन बी 12 - 10 से 100 मिलीग्राम तक
- फोलिक एसिड बी 9 - 400 एमसीजी
- पैंटोथेनेट बी 5 - 100 मिलीग्राम
- बायोटिन (विट। एच।) - 100 से 300 mcg तक
- विटामिन डी - 100 से 400 m.u.
- कैल्शियम - 200 से 500 मि.ग्रा
- मैग्नीशियम - 200 से 500 मि.ग्रा
- मैंगनीज - 5 से 15 मिलीग्राम तक
- तांबा - 2 से 5 मिलीग्राम तक
- क्रोम - 100 से 300 mcg तक
- बोरान - 3 से 6 मिलीग्राम तक
- आयोडीन - 50 से 150 mcg तक
यह वांछनीय है:
- bioflavonoids - 2000 मिलीग्राम
- पैंटोथिनेट - 2000 मिलीग्राम
संयुक्त बहाली के लिए सबसे महत्वपूर्ण है विटामिन सीजो मुख्य रूप से उन लोगों की बहाली शुरू करता है 5% कोलेजनजिसे हम जल्दी ठीक कर सकते हैं। विटामिन सी के अलावा, बेशक, प्रोटीन की भी आवश्यकता होती है। जोड़ों के लिए कोई कम महत्वपूर्ण भी नहीं है विटामिन ई, बीटा-कैरोटीन और बायोफ्लेवोनॉइड्स।
विटामिन सी के बारे में दिलचस्प परिणाम डॉ। जॉन ग्रीनवुड द्वारा प्राप्त किए गए, जिन्होंने 4 महीने तक प्रतिदिन 4 ग्राम विटामिन सी लिया (यह 4000 मिलीग्राम है, 200 मिलीग्राम 1 लीटर संतरे का रस है।) उन्होंने कहा कि काठ के दर्द से छुटकारा मिला , अपने रोगियों के लिए यह सिफारिश करना शुरू किया, और अधिकांश रोगियों की स्थिति में सुधार हुआ। प्रयोगशाला प्रयोगों में, यह पाया गया कि विटामिन सी कोशिकाओं और ऊतकों द्वारा कोलेजन और प्रोटीओग्लिसेन के गठन को उत्तेजित करता है, संचार प्रणाली के बाहर, विटामिन सी की एक बड़ी मात्रा को अवशोषित करता है। ये रिक्त स्थान हैं जो उपास्थि का पोषण करते हैं। उपास्थि का अतिभार और विटामिन सी के साथ इसकी कोशिकाएं उपास्थि के संश्लेषण को उत्तेजित करती हैं। यदि सच्चा विटामिन सी संतृप्ति प्राप्त होता है, तो संयोजी ऊतक पर इसका लाभकारी प्रभाव पड़ता है।
बोस्टन में टफ्टा विश्वविद्यालय में, उपास्थि पर विटामिन सी के प्रभावों का अध्ययन करने वाले डॉ। श्वार्ट्ज ने यह भी पाया कि विटामिन ई उपास्थि संस्कृतियों में उपास्थि ऊतक के विनाश को रोकता है और उपास्थि में प्रोटीओग्लिसेन्स के जमाव को उत्तेजित करता है। एक गंभीर पर्वतारोही को बताया गया कि घुटने के दर्द के संबंध में जो उसे दिखाई दिया और उस पर अत्याचार किया, उसे अब खेल नहीं खेलना होगा। और 9 महीने के लिए उसने ले लिया 68 मिलीग्राम विटामिन ई और 1000 μg सेलेनियम । जल्द ही वह अपने पसंदीदा शगल पर लौटने में सक्षम हो गया।
इस तरह के कई उदाहरण हैं। वर्तमान में हम जानते हैं कि एंटीऑक्सिडेंट - विटामिन सी और विटामिन ई सहित - "synergistically" (एक साथ) कार्य करते हैं। यह कहावत के अनुरूप है "एक साथ हम खड़े हैं, अलग से गिर जाते हैं।" एक साथ अभिनय करते हुए, वे मुक्त कणों के खिलाफ एक शक्तिशाली बल का प्रतिनिधित्व करते हैं, अलग से वे इतने मजबूत नहीं हैं। इसलिए, उनके संयोजन का सबसे अधिक बार उपयोग किया जाता है, जो वसूली प्रक्रिया को तेज करता है और इन विटामिनों की कम सांद्रता की आवश्यकता होती है।
लेखकों ने इलाज में जो प्रयोग किया, वह उसी निष्कर्ष पर पहुंचा। बी विटामिन, यदि पर्याप्त मात्रा में लिया जाए। जिन लोगों ने एक निश्चित समय के लिए उच्च खुराक में बी विटामिन लिया है (और इसमें महीनों लगते हैं) बहुत बेहतर महसूस करेंगे। कुछ अन्य पोषक तत्व (विटामिन बी 3, बी 6, बी 1 अलग से दिए गए) ऐसी आशा देते हैं, जिसका प्रभाव नवीनतम चमत्कार दवाओं के प्रभाव से कम नहीं है।
लेकिन, यदि आप इन विटामिनों को संयोजन में लेते हैं, तो परिणाम बेहतर होते हैं और गति बढ़ जाती है। इस मामले में, यह एक समूह है बी विटामिन। प्रकृति में, ये पोषक तत्व बी-कॉम्प्लेक्स के रूप में पाए जाते हैं, हालांकि इस परिवार के प्रत्येक सदस्य का अपना अनूठा उपचार गुण है। यह जटिल है, एक दूसरे से निकटता से संबंधित है, कि वे अपने व्यक्तिगत गुणों के फायदे दिखाते हैं। और अगर हम उन्हें अलग से लेने की कोशिश करते हैं, तो यह एक निश्चित असंतुलन लाता है, जैव रासायनिक प्रतिक्रियाओं के लिए विशिष्ट परिणाम। इसके अलावा, उनका पृथक्करण एक पूरी तरह से जटिल के कामकाज को कमजोर करता है और प्राकृतिक आवश्यकता का उल्लंघन करता है जो उन्हें हमेशा एक साथ मौजूद होना चाहिए।
मैग्नीशियम की कमी के साथ, गठिया अधिक गंभीर रूप में होता है।साथ में रहें जस्ता, क्योंकि इसकी कमी शरीर के लिए बहुत खतरनाक है । यह ऑस्टियोपोरोसिस और संयुक्त क्षति का कारण बन सकता है। इसके अलावा, इसका उपयोग करना आवश्यक है पॉलीअनसेचुरेटेड वसामछली का तेल, अलसी का तेल है, जिसमें ओमेगा -3, ओमेगा -6 वसा होता है। सोयाबीन के तेल में भी ओमेगा -3 वसा के निशान होते हैं . ये फैटी पॉलीअनसेचुरेटेड एसिड जोड़ों के लिए स्नेहक के उत्पादन में योगदान करते हैं और विरोधी भड़काऊ प्रभाव होते हैं, उन्हें पर्याप्त मात्रा में दैनिक रूप से आवश्यक होता है। और चूंकि वांछित एकाग्रता की गणना करना मुश्किल है, इसलिए तैयार किए गए फॉर्मूला का उपयोग करना अधिक यथार्थवादी है, जैसे कि
आखिरकार जो कहा गया है, उसे समझना मुश्किल नहीं है हमारा सामान्य आहार उपास्थि को तोड़ने का एक नुस्खा है, और इसकी वसूली नहीं है, जो पूरी तरह से आंकड़ों से पुष्टि की जाती है: एक उम्र या किसी अन्य में 90% आबादी ऑस्टियोआर्थराइटिस विकसित करती है। और यद्यपि एक भी ज्ञात दवा नहीं है जो उपास्थि को पुनर्स्थापित करती है, एक संपूर्ण शस्त्रागार है प्राकृतिक हथियारकि हम इस बीमारी के खिलाफ लड़ाई में इस्तेमाल कर सकते हैं।
यदि आप पुराने ऑस्टियोआर्थराइटिस के लिए आहार की खुराक लेने की सिफारिशों पर विचार करते हैं, तो यह स्पष्ट है कि एस्पिरिन, इबुप्रोफेन, इंडोमेथेसिन नहीं है; हमारे शरीर के लिए बहुत ज्ञात पदार्थ हैं - ये एंटीऑक्सिडेंट, बी विटामिन, कैल्शियम, मैग्नीशियम, ग्लूकोसामाइन हैं।
इन आवश्यकताओं को लागू करने का नुकसान यह है कि यदि इन सभी घटकों को अलग-अलग आहार में शामिल किया जाता है, तो यह बहुत अधिक कैप्सूल और उच्च मात्रा में ले जाएगा, इसलिए, वैज्ञानिक कई पोषक तत्वों के परिसरों का निर्माण करते हैं। ये परिसर उपयोग करने के लिए सुविधाजनक हैं, इसके अलावा, जब एक ही समय में समान कार्य करने वाले घटकों को सूत्र में रखा जाता है, तो यह परिणाम को गति देता है और उपचार की लागत को कम करता है । आखिरकार, हमारे शरीर में ये सभी घटक घनिष्ठ कॉमनवेल्थ में हैं।
उदाहरण के लिए विटामिन एजिगर में स्थित केवल की उपस्थिति में कार्य करना शुरू कर देता है जस्ता, और विटामिन ई की उपस्थिति में अपनी गतिविधियों को तेज करता है सेलेनियम।और हालांकि इनमें से प्रत्येक घटक अपने श्रमसाध्य कार्य को पूरा करता है: विटामिन सीएक वातावरण में और कोशिका के अंदर अपनी गतिविधि करता है, विटामिन ई- झिल्ली में, सेलेनियम- कोशिका के नाभिक की रक्षा करता है, वे एक महान समुदाय में होते हैं, कभी-कभी जैविक प्रक्रियाओं में एक दूसरे को प्रतिस्थापित भी करते हैं।
विचार करना एंटीऑक्सिडेंट समूहतालिका में निर्दिष्ट। यह उन्हें एक सूत्र में उपयोग करने के लिए समझदार है और आज ऐसे कई उपकरण हैं। उनकी कार्रवाई की शक्ति संयुक्त पदार्थों की खुराक पर इतनी निर्भर नहीं करती है जितनी सेल में घुसने की उनकी क्षमता पर। इसके लिए उच्च प्रौद्योगिकी और गंभीर वैज्ञानिक अनुसंधान की आवश्यकता है। नैदानिक \u200b\u200bअभ्यास में, साइड इफेक्ट्स की अनुपस्थिति में रोगियों में चिकित्सीय प्रभाव की गति हमेशा तैयार सूत्र की गुणवत्ता पर निर्भर करेगी।
पुराने ऑस्टियोआर्थराइटिस की समस्या के साथ काम करना और एंटीऑक्सिडेंट्स के विभिन्न परिसरों का उपयोग करना, मैं सूत्र पर सबसे तेज़ नैदानिक \u200b\u200bप्रभाव देखता हूं . पारंपरिक एंटीऑक्सिडेंट के परिसर के अलावा, इसमें शामिल है पादप अंगूर के निचोड़ और जिन्कगो बिलोबा का अर्क। इस सूत्र की सुपरटेक्नोलाजी 98% तक सभी घटकों को आत्मसात करना संभव बनाती है, इसलिए इस दवा की चिकित्सीय खुराक की गणना करना बहुत आसान है।
चिकित्सीय प्रभाव का त्वरण किसके साथ जुड़ा हुआ है:
1)। मूल एंटीऑक्सिडेंट के एक समूह पर बायोफ्लेवोनॉइड्स के एक शक्तिशाली प्रभाव के साथ जो आसानी से सेल में प्रवेश करते हैं। यदि विटामिन सी 200 मिलीग्राम की खुराक में अपने चिकित्सीय प्रभाव को बढ़ा सकता है, लेकिन केवल 3 घंटे के लिए रक्त में प्रसारित होता है, तो प्रोन्थोसाइनिडिन की उपस्थिति 12 घंटे तक रक्तप्रवाह में रहने को रोकती है। इसके अलावा, प्रोन्थोसाइनिडिन्स, जिसका स्रोत है अंगूर के निचोड़ का अर्क, इसके एंटीऑक्सीडेंट प्रभाव की ताकत से विटामिन सी की तुलना में 20 गुना अधिक सक्रिय होता है और विटामिन ई से 50 गुना अधिक प्रभावी होता है, इसलिए, इन विटामिनों की खुराक को न्यूनतम दैनिक आवश्यकता के लिए डिज़ाइन किया गया है और, एक ही समय में, रोगी को चिकित्सीय प्रभाव प्राप्त होता है।
2)। उपस्थिति bioflavonoids न केवल रेंडर विरोधी भड़काऊ प्रभाव, हिस्टामाइन उत्पादन को कम करने, लेकिन साथ ही रक्त परिसंचरण में सुधार भी करता है क्षतिग्रस्त ऊतकों में microcirculation।
यदि आप तालिका से शेष घटकों को समूहित करते हैं, तो उन्हें इस तरह के परिसरों में शामिल किया जाएगा या . इन तैयारियों में एक ही सिद्धांत शामिल होता है: "एक साथ हम अलग खड़े होते हैं - हम गिर जाते हैं।"
उपास्थि की बहाली के लिए एक सूत्र बनाने के लिए, आहार की खुराक के एक जटिल की आवश्यकता होती है:
- + + या
- +
+
आहार की खुराक के सेवन की अवधि इस बात पर निर्भर करती है कि उपास्थि को नुकसान कैसे हुआ। इसलिये कई महीनों तक परिसरों का दीर्घकालिक उपयोग आवश्यक है। मैं आपको बताता हूं कि गंभीर क्षति के मामले में ऐसा कैसे होता है।
काम के पहले वर्ष में, मेरे पास एक मरीज था जिसे रूढ़िवादी तरीके से इलाज किया गया था, फिर उसने सर्जरी की, यानी उसके ओस्टियोचोन्ड्रोसिस बहुत दूर चले गए। वह दाहिने निचले अंग की पैरीसिस दिखाई दी। वह अपना पैर नहीं हिला सकती थी, और ये पहले से ही रीढ़ की हड्डी के उल्लंघन का संकेत हैं। सर्जरी कराने के बाद, उसके दर्द के लक्षण गायब हो गए, क्योंकि उसकी रीढ़ की हड्डी में दर्द था। लेकिन मोटर और संवेदी गड़बड़ी बनी रही। यह महिला चली गई और उसके पैर को "ताली" बज गई, क्योंकि पैरेसिस गायब नहीं हुआ। फिजियोथेरेपी, जिमनास्टिक अभ्यास के पारंपरिक साधनों के आवेदन के बाद भी वह गायब नहीं हुआ। वर्ष के दौरान कोई बदलाव नहीं हुआ।
मैंने उसे सिर्फ आहार पूरक की सिफारिश की। हर महीने 4 महीने के लिए उसने लिया और. इस अवधि के दौरान, वह संवेदनशीलता दिखाई दी यह दर्द की अनुभूति के साथ शुरू हुआ। वह डरती थी कि रीढ़ में समस्याएं फिर से शुरू हो गई हैं, लेकिन यह तब होता है जब संवेदनशीलता बिगड़ा होती है, जब वह ठीक होना शुरू होता है, तो दर्द पेरेस्टेसिया के रूप में प्रकट होता है, लेकिन फिर वह चला गया. एक और 4 महीने के बाद, उसका आंदोलन फिर से शुरू हुआ। यह आश्चर्यजनक था क्योंकि मेरे अभ्यास के 15 वर्षों में मैंने नहीं देखा achilles पलटा बहाल करने के लिएजो पूरी तरह से अनुपस्थित था।
रीढ़ की कार्यक्षमता को बहाल करने के लिए, पेट और पीठ की मांसपेशियों को मजबूत करने वाले शारीरिक व्यायाम का एक सेट करना आवश्यक है। जब पेट का कोई मजबूत दबाव नहीं होता है, तो यह माना जाता है कि यदि आप उठाते हैं 4 किग्रा झुकाव की स्थिति में, फिर रीढ़ पर भार बढ़ता है 100 बारलोड की कल्पना करो! यह भी महत्वपूर्ण है कि आप भार कैसे उठाते हैं। बेशक, सीधे बैठना बेहतर होता है और लोड को पेट या छाती के करीब दबाने और उठाने की कोशिश करता है।
यदि आपने जिमनास्टिक कभी नहीं किया है, तो 5 अभ्यासों के साथ शुरू करें, इसमें 15 मिनट लगेंगे। एक हफ्ते में आप और अधिक व्यायाम करेंगे। आपके स्नायुबंधन और मांसपेशियां मजबूत हो जाती हैं। इसके अलावा, व्यायाम के दौरान पोषक तत्वों का सेवन होता है जोड़ों में तेज होगा, जो उपास्थि में बहाली प्रक्रियाओं में तेजी लाएगा । और यह किसी भी उम्र में होता है।
70 साल की एक महिला इस प्रथा में आ गई है। उसने मुझे ऐसी बातें बताईं: “डॉक्टर, मेरी रीढ़ में दर्द होता है, लेकिन मैं खुद आपके पास आई थी। तीन महीने पहले, मैं कलचिन्स्क से आपके पास नहीं आ सकता था। ” वह सहज रूप से जिमनास्टिक करना शुरू कर दिया, जैसा कि मैं आपको सलाह देता हूं। किसी ने भी उसकी सिफारिश नहीं की, उसने महसूस किया दर्द के खिलाफ - आंदोलन. लेकिन आंदोलनों में तीव्रता के साथ, चिकनी हैं।ये हमारे शरीर के जोड़ों और कार्टिलेज प्लेटों की बहाली में दो बहुत महत्वपूर्ण बिंदु हैं।
और उपचार के पारंपरिक तरीकों के खिलाफ मेरे पास कुछ भी नहीं है यह रोग के तेज होने की तीव्र अवधि में आवश्यक है। मैं समझता हूं कि मैं इस समस्या से जल्दी से निपटना चाहता हूं, लेकिन रोगी को यह समझने की जरूरत है कि यदि आप आगे कोई कदम नहीं उठाते हैं, तो ऐसी चिकित्सा से कोई प्रभाव नहीं पड़ेगा। सब कुछ स्वाभाविक रूप से चलेगा, शरीर को अपने दम पर झेलने में कई महीने, साल लगेंगे। वह कुछ बहाल करेगा, और सबसे अधिक बार वह जोड़ देगा जो दर्द को स्थिर करता है। यह आंदोलन को सीमित करेगा, पीड़ा लाएगा। और कुछ भी नहीं करना पहले से ही असंभव है सर्जरी के अलावा.
इसे रोकने के लिए, आपको जितनी जल्दी हो सके की जरूरत है जिमनास्टिक कनेक्ट करें और आहार की खुराक लेना सुनिश्चित करें।कौन से हैं? आप इसे स्वयं तय करते हैं, क्योंकि आहार पूरक हैं जो बहुत जल्दी अवशोषित होते हैं और बहुत जल्दी प्रभाव लाते हैं।
उदाहरण के लिए, एक जोर लगाने के दौरान, आप लेने से बच सकते हैं इबुप्रोफेन आदि यदि आप + हर 4 घंटे का उपयोग करते हैं। यह दर्द से राहत देता है, लेकिन संयुक्त को नुकसान नहीं पहुंचाता है। पूरक सभी सुरक्षात्मक कारकों को विकसित करने से दवाओं के विपरीत, उसे प्रतिबंधित नहीं करते हैं, बल्कि इस प्रक्रिया को तेज करते हैं। विनाश पर कार्टिलेज बहाली की प्रक्रिया शुरू होती है। तो, उपास्थि बहाली की प्रक्रिया में तेजी लाने के लिए, आपको कम से कम एंटीऑक्सिडेंट और बी विटामिन के साथ सीए, पीपी, एमजी का एक और जटिल लेने की आवश्यकता है। अब हम इन प्रक्रियाओं का प्रबंधन कर सकते हैं।ये पोषक तत्व इतने प्रभावी होते हैं कि इनका उपयोग अन्य देशों में दवाओं के रूप में किया जाता है। वे पूरी तरह से सुरक्षित भी हैं, खासकर अगर हम याद करते हैं साइड इफेक्ट आमतौर पर संयुक्त रोगों के उपचार में कुछ दवाओं का उपयोग किया जाता है।
यदि रोग के प्रारंभिक चरण में यह आवश्यक पोषक तत्वों के साथ पूरी तरह से प्रदान किया जाता है, तो आपका शरीर खुद को ठीक कर सकता है। आपका शरीर और इसकी कोशिकाएँ इन पोषक तत्वों को अपने हिस्से के रूप में देखती हैं। वे कच्चे माल और महत्वपूर्ण कार्यों को विनियमित करने वाले पदार्थों के रूप में पोषक तत्वों का उपयोग करते हैं।
न्यूयॉर्क यूनिवर्सिटी मेडिकल सेंटर में हड्डी रोग सर्जरी के प्रोफेसर डॉ। अर्नोल्ड सेसोरेन लगातार अपक्षयी संयुक्त रोग वाले रोगियों को देते हैं। मल्टीविटामिन की खुराकजटिलताओं को रोकने के लिए। डॉ। झगड़े का काम रखा संयुक्त रोगों के उपचार में एक नई दिशा की शुरुआत।
मैं आपको अपने डॉक्टरों के साथ काम करने का आग्रह करता हूं, जैसा कि उपचार के मानक तरीके एक निश्चित कार्य करते हैं, खासकर जब यह प्रक्रिया की गंभीरता और अतिशयोक्ति की बात आती है, इसलिए पारंपरिक तरीकों को अस्वीकार करना अनुचित होगा। लेकिन, साथ में दवाओंठीक से चयनित और सही मात्रा में आहार की खुराक (विशिष्ट पोषक तत्व) आपके ठीक होने के समय को कम कर देगा और आपके जोड़ों के जीवन को लम्बा खींच देगा।
अंत में, मैं इस तथ्य पर एक बार फिर आपका ध्यान आकर्षित करना चाहता हूं कि बिना पूरक आहार के, हमारा दैनिक आहार उपास्थि के विनाश के लिए एक नुस्खा है, और यह पूरी तरह से आंकड़ों से इसकी पुष्टि की जाती है: दुनिया की 90% आबादी एक वर्ष या किसी अन्य में ऑस्टियोआर्थराइटिस विकसित करती है, जो मानव विकलांगता का मुख्य कारण है आधुनिक महामारी। लेकिन उम्मीद है कि, नए वैज्ञानिक अनुसंधान और सार्वजनिक शिक्षा के लिए, गठिया को हराया जाएगा।