नवजात शिशु में गुर्दे की श्रोणि में वृद्धि। एक नवजात शिशु में बढ़े हुए गुर्दे की श्रोणि - इसका क्या मतलब है और क्या करना है
एक गुहा जो एक फ़नल की तरह दिखता है और गुर्दे की नहरों से मूत्र इकट्ठा करने का कार्य करता है, जिसे गुर्दे की श्रोणि कहा जाता है। इस तरह की गुहा प्रत्येक गुर्दे में स्थित होती है। इसकी कमी के कारण मूत्रवाहिनी के माध्यम से मूत्र मूत्राशय में चला जाता है। यदि, बच्चे की जांच करते समय, गुर्दे की श्रोणि का एक विस्तार पाया जाता है, तो किसी को घबराहट नहीं होनी चाहिए। आमतौर पर यह स्थिति एक सामान्य शारीरिक घटना है, जो 1-2 साल की उम्र तक पहुंचने पर अनायास समाप्त हो जाती है।
आमतौर पर, श्रोणि का विस्तार करते समय, घबराओ मत
ज्यादातर अक्सर, यह विकृति पुरुष बच्चों में होती है, लड़कियों में लगभग 4-5 गुना कम वृद्धि होती है। इस मामले में, एकतरफा या द्विपक्षीय विकृति विज्ञान प्रतिष्ठित है। जब गुर्दे की पक्षाघात को श्रोणि के साथ एक साथ विस्तारित किया जाता है, तो बच्चों में गुर्दे के हाइड्रोनफ्रोोटिक परिवर्तन मनाया जाता है। गुर्दे और मूत्रवाहिनी के विस्तार को एक मेगाचर कहा जाता है।
इस समस्या से जूझ रहे कई माता-पिता इस बात में रुचि रखते हैं कि क्या कारण है कि बच्चे में गुर्दे की श्रोणि बढ़ जाती है? यहां, सबसे पहले, आनुवंशिक आनुवंशिकता या भ्रूण और मां के शरीर पर विषाक्त दवाओं के प्रभाव जैसे कारकों पर विचार किया जाना चाहिए।
 एक नियम के रूप में, पाइलेक्टेसिया (नवजात शिशुओं में गुर्दे की श्रोणि में वृद्धि) मूत्र के बहिर्वाह के उल्लंघन के साथ विकसित होती है। यह तब होता है जब मूत्रवाहिनी बहुत संकीर्ण होती है और सही मात्रा में द्रव को पारित करने में सक्षम नहीं होती है। यह श्रोणि में जम जाता है, जिससे उनका विरूपण होता है।
एक नियम के रूप में, पाइलेक्टेसिया (नवजात शिशुओं में गुर्दे की श्रोणि में वृद्धि) मूत्र के बहिर्वाह के उल्लंघन के साथ विकसित होती है। यह तब होता है जब मूत्रवाहिनी बहुत संकीर्ण होती है और सही मात्रा में द्रव को पारित करने में सक्षम नहीं होती है। यह श्रोणि में जम जाता है, जिससे उनका विरूपण होता है।
साथ ही, बच्चों में पैथोलॉजी के विकास का कारण मूत्रवाहिनी भाटा हो सकता है, जिसमें मूत्राशय में प्रवेश करने वाले द्रव को गुर्दे में वापस फेंक दिया जाता है। मूत्र के प्रवाह में एक जन्मजात गड़बड़ी है। सामान्य स्थिति में, मूत्राशय की पूर्व संध्या पर स्थित वाल्व, इसे कसकर बंद कर देता है, जिससे द्रव वापसी पथ के साथ बढ़ने से रोकता है। यदि वाल्व काम नहीं करता है, तो उपरोक्त समस्या होती है।
इसके अलावा, गुर्दे की श्रोणि में दबाव में वृद्धि पैथोलॉजी को जन्म दे सकती है मूत्राशय। यह स्थिति आमतौर पर एक बच्चे में होती है जिसे जननांग क्षेत्र की तंत्रिका आपूर्ति की समस्या होती है।
पैथोलॉजी और संभावित जटिलताओं के लक्षण
एक बच्चे में गुर्दे की श्रोणि के विस्तार के लिए किस कारण के बावजूद, यह जन्मजात विकृतियों में से एक है। भ्रूण के विकास के 5 वें महीने पहले से ही अल्ट्रासाउंड निदान के दौरान वृद्धि पर विचार किया जा सकता है।
नवजात शिशु में गुर्दे की श्रोणि का आकार 10 मिमी से अधिक नहीं होना चाहिए। लेकिन यहां तक \u200b\u200bकि अगर पैथोलॉजी देखी जाती है, तो यह बच्चे को किसी भी असुविधा का कारण नहीं बनता है, या तो दर्दनाक या बिना कारण के बेचैनी। यही कारण है कि पैथोलॉजी को अक्सर दुर्घटना से पता चलता है, जब किसी अन्य कारण से अल्ट्रासाउंड परीक्षा के लिए आवेदन करना होता है। यदि गुर्दे में एक बढ़े हुए श्रोणि का पता लगाया जाता है, तो बच्चे को मूत्राशय और गुर्दे का एक्स-रे निदान सौंपा जाता है।
आमतौर पर, प्येलोक्टेसिया, जो बच्चे के बढ़ने के दौरान नहीं गुजरता, मूत्र के बहिर्वाह के उल्लंघन के कारण निम्न जटिलताओं का कारण बन सकता है:
जैसे-जैसे बच्चा बढ़ता है, इन सभी बीमारियों के हल्के रूप आमतौर पर अपने आप चले जाते हैं। उपचार के लिए केवल विकृति विज्ञान की एक गंभीर डिग्री की आवश्यकता होती है, जिसमें सर्जिकल हस्तक्षेप भी संभव है।
उपचार और पाइलेक्टेसिया की रोकथाम के तरीके
यदि बच्चों में जीवन के पहले दिनों या महीनों में गुर्दे की श्रोणि में वृद्धि का पता चला है, तो उनके आकार में लगातार बदलाव की निगरानी करना आवश्यक है। यह अल्ट्रासाउंड डायग्नोस्टिक्स और नियंत्रण विश्लेषण का उपयोग करके किया जा सकता है। नवजात शिशुओं में गुर्दे की विकृति के एक हल्के रूप के साथ, एक डॉक्टर को हर 3 महीने में कम से कम एक बार अल्ट्रासाउंड स्कैन लिखना चाहिए।
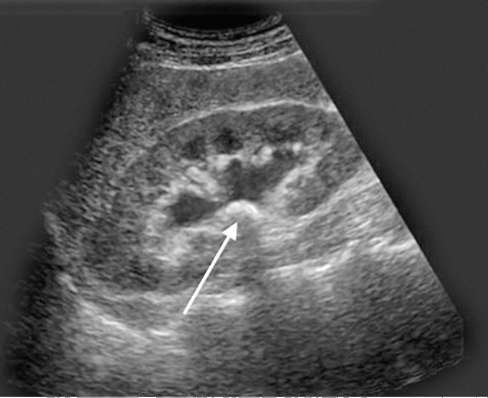
आपके गुर्दे को नियंत्रित करने का सबसे अच्छा तरीका एक अल्ट्रासाउंड स्कैन है।
यदि बच्चे के परीक्षणों में सूजन, संक्रमण, या वृक्क श्रोणि का आकार नाटकीय रूप से बढ़ गया है, तो एक पूर्ण मूत्र संबंधी परीक्षा की आवश्यकता होती है, जिसमें रेडियोआइसोटोप परीक्षा, अंतःशिरा यूरोग्राफी और सिस्टोग्राफी जैसी विधियाँ शामिल हैं।
इन विधियों का उपयोग करते हुए, चिकित्सक रोग की पूरी तस्वीर बनाने में सक्षम होगा, पैथोलॉजी के विकास की डिग्री निर्धारित करेगा, साथ ही हाइड्रोनफ्रोसिस, मूत्रवाहिनी, आदि का पता लगाएगा या बाहर कर देगा। ज्यादातर मामलों में, पैथोलॉजी पूरी तरह से इलाज योग्य है, और बच्चा एक निश्चित उम्र तक पहुंचने के बाद इसे स्वतंत्र रूप से "बहिष्कृत" करेगा।
बच्चों में गंभीर पाइलेटसिया में, उपचार मुख्य रूप से लेने के लिए कम हो जाता है दवाओंएक बढ़े हुए श्रोणि से मूत्र के बहिर्वाह को बहाल करने के उद्देश्य से। यदि दवाएं समस्या को हल करने में सक्षम नहीं हैं, तो सर्जिकल प्रक्रिया का संचालन करने का निर्णय लिया जाता है जो मूत्राशय में प्रवेश करने से रोकने वाली रुकावट को दूर करता है।
आजकल, आधुनिक चिकित्सा में एक तकनीक है, जिसमें इस तरह के ऑपरेशन को रक्तहीन विधि का उपयोग करके, एक एंडोस्कोप और छोटे बच्चों के मूत्र पथ में सम्मिलित छोटे उपकरणों का उपयोग करके किया जाता है। एक एंडोस्कोपिक विधि के साथ, मूत्रवाहिनी भाटा और कुछ अन्य बीमारियां ठीक हो जाती हैं।
यदि एक बच्चे को पेलियोलेक्टेसिया है, तो निराशा न करें: पतला श्रोणि और जटिलताओं को सफलतापूर्वक ठीक किया जाता है और एक घातक कोर्स नहीं होता है। मुख्य बात यह है कि नियमित रूप से एक नेफ्रोलॉजिस्ट का दौरा करना और समय पर उसके द्वारा निर्धारित अल्ट्रासाउंड परीक्षाओं से गुजरना है।
नवजात शिशुओं में गुर्दे की श्रोणि का विस्तार एक सामान्य घटना है। पुरुष शिशुओं में पैथोलॉजी अधिक आम है, आंकड़ों के अनुसार, लड़कियों की तुलना में 5 गुना अधिक है। इस स्थिति को पाइलेटेक्टासिया कहा जाता है और यह विभिन्न कारणों से हो सकता है।
केवल एक चीज जो नवजात शिशुओं के माता-पिता को तुरंत समझ में आनी चाहिए, वह यह है कि नवजात शिशु के गुर्दे की श्रोणि का विस्तार कभी भी प्राथमिक विज्ञान नहीं होता है। यही है, पाइलेटेक्टासिया हमेशा किसी चीज के कारण होता है। शिशु की जांच के दौरान डॉक्टरों का मुख्य कार्य यह निर्धारित करना है कि वृद्धि का कारण क्या है, और इसे समय पर समाप्त करना है।
नवजात शिशुओं में, अल्ट्रासाउंड - निदान द्वारा श्रोणि में वृद्धि लगभग हमेशा पता चलती है। इसके अलावा, यह जरूरी नहीं है कि बच्चे के जन्म के बाद किया जाने वाला अल्ट्रासाउंड हो, अक्सर बच्चे में पैथोलॉजिकल बदलाव पहले से ही मां के गर्भ के दौरान, दूसरे और तीसरे तिमाही में निर्धारित किए जाते हैं। पहले से ही इस अवधि के दौरान, भ्रूण के गुर्दे की स्थिति की बारीकी से निगरानी शुरू हो जाएगी, ताकि बच्चे के जन्म के तुरंत बाद, वे कुछ चिकित्सीय उपाय करें। ऐसा भी होता है कि गर्भावस्था के अंत तक, पेलियोक्टेसिया बिना किसी निशान के गुजरता है।
यदि बच्चे को अभी भी विस्तारित गुर्दे श्रोणि के साथ निदान किया जाता है, तो यह निम्नलिखित कारणों से हो सकता है:
- मूत्र प्रणाली से संबंधित असामान्यताएं।
- आनुवंशिक प्रवृत्ति। अक्सर नवजात शिशुओं में श्रोणि में वृद्धि होती है, जिनकी मां या तो क्रोनिक पाइलोनफ्राइटिस से पीड़ित होती हैं, या गर्भावस्था के दौरान गुर्दे की बीमारी का सामना करती हैं।
- मूत्राशय - मूत्रवाहिनी भाटा - भी सामान्य कारण विस्तार। इस मामले में, गुर्दे से मूत्र का सामान्य बहिर्वाह परेशान है, और एक "रिवर्स" प्रवाह बनता है। मूत्र गुर्दे की pyelocaliceal प्रणाली में बनाए रखा जाता है, जिससे इसका विस्तार होता है।
- अस्थायी कार्यात्मक हानि।
आकार, लक्षण और बहुत कुछ के बारे में

हमने पहले से ही पेलिओटेक्टियासिस के सामान्य वर्गीकरण और पाठ्यक्रम के बारे में लिखा है। केवल याद रखें कि नवजात शिशु के एक या दोनों गुर्दे पीड़ित हो सकते हैं। ऐसे मामले जिनमें दोनों गुर्दे के श्रोणि को पतला किया जाता है, एकतरफा विकृति की तुलना में अधिक खराब होते हैं।
नवजात शिशु के गुर्दे के श्रोणि का सामान्य आकार 7 से 10 मिमी तक होता है। ऊपर सब कुछ पाइलेटेक्टास की श्रेणी में आता है।
पेलियोक्टेसिया के बारे में स्वतंत्र रूप से अनुमान लगाना असंभव है। यह लक्षणात्मक रूप से प्रकट नहीं होता है, यह केवल अल्ट्रासाउंड द्वारा निर्धारित किया जाता है। गंभीर रूप से जटिलताएं पैदा होने तक उपचार की आवश्यकता वाले रोग रूपों में लक्षणों की अनुपस्थिति जारी रहेगी।
इलाज
पाइलोक्टेसिया का पता लगाने के तुरंत बाद, बच्चे को एक मूत्र रोग विशेषज्ञ की आवश्यकता होती है। प्रत्येक बच्चे का हर तिमाही में अल्ट्रासाउंड होगा। बच्चे का गतिशील अवलोकन आपको सर्जिकल हस्तक्षेप की रणनीति का चयन करने की अनुमति देता है, यदि आवश्यक हो, या पूरी तरह से इसे छोड़ दें, अगर यह स्थापित किया गया है कि गुर्दे का पाइलेक्टेसिया शारीरिक कारणों से हुआ था।
यदि चिकित्सक अंग के सर्जिकल उपचार को पूरा करने पर जोर देता है, तो माता-पिता को मना नहीं करना चाहिए। चूंकि विकृति का इलाज रूढ़िवादी रूप से नहीं किया जाता है। कभी नहीं। आधुनिक चिकित्सा ऐसी समस्याओं को न्यूनतम इनवेसिव विधियों के साथ, एंडोस्कोपिक हस्तक्षेपों के माध्यम से हल करती है।
यदि चिंतित माता और पिता नवजात शिशु को संचालित नहीं करने का निर्णय लेते हैं, तो जब तक सब कुछ खुद से दूर नहीं हो जाता, तब तक इंतजार करने की उम्मीद करना, वे बहुत जोखिम में हैं।
उचित उपचार के बिना, पेलेलोक्टेसिया जटिलताओं का कारण बन सकता है और बढ़े हुए आंतरिक दबाव और अंग के ऊतकों के क्रमिक शोष के कारण गंभीर बीमारियों को जन्म दे सकता है।
अपने शिशुओं के स्वास्थ्य को जोखिम में न डालें, डॉक्टरों का पालन करें और बच्चों का सही इलाज करें।
बाल रोग विशेषज्ञों के अभ्यास में मूत्र प्रणाली के जन्मजात विकृतियां तेजी से पाई जाती हैं। एक सामान्य विकृति नवजात शिशुओं में गुर्दे की श्रोणि का विस्तार है, या, जो गंभीर विकृति से संबंधित नहीं है, लेकिन फिर भी एक डॉक्टर द्वारा निरंतर निगरानी और पर्यवेक्षण की आवश्यकता होती है। नवजात शिशु में बढ़े हुए वृक्कीय श्रोणि का अक्सर लड़कों में निदान किया जाता है और लड़कियों में 5 गुना कम होता है। पैथोलॉजी के हल्के रूपों के साथ, रोग का निदान अनुकूल है, लेकिन जब रोग बढ़ता है, तो गुर्दे और मूत्र प्रणाली का काम काफी बाधित हो जाता है, जिससे गंभीर और कभी-कभी अपरिवर्तनीय हो सकता है, प्रक्रियाएं। आंकड़ों के अनुसार, बढ़े हुए श्रोणि अधिक बार बाईं किडनी पर मौजूद होते हैं, कम बार दाहिने अंग के घाव या द्विपक्षीय घाव का निदान किया जाता है।
नवजात शिशुओं में गुर्दे की श्रोणि एक गुहा गठन है जिसमें मूत्र मूत्रवाहिनी में आगे बढ़ने से पहले जमा होता है। इस कार्य के उल्लंघन में, गुर्दे की श्रोणि की वृद्धि और विस्तार होता है, मूत्र श्रोणि में जमा होने लगता है, इसका बहिर्वाह परेशान होता है, और स्थिर प्रक्रियाएं दिखाई दे सकती हैं।
यह निर्धारित करना संभव है कि नवजात शिशु में गुर्दे की श्रोणि बढ़ जाती है, यहां तक \u200b\u200bकि प्रसवपूर्व अवधि में भी, जब एक महिला अल्ट्रासाउंड स्क्रीनिंग से गुजरती है। पहले से ही 17 वें सप्ताह में गुर्दे के विकास का एक अच्छा दृश्य मनाया जाता है। आम तौर पर, आकार 4-5 सेमी से अधिक नहीं होना चाहिए। एक नवजात शिशु में, आदर्श 6-7 मिमी है। यदि विचलन होते हैं, तो चिकित्सक बच्चे की सामान्य स्थिति का आकलन करता है, कारण निर्धारित करता है, और यदि आवश्यक हो तो उपचार निर्धारित करता है। कुछ बच्चों में, मानक 8 मिमी हो सकता है, लेकिन यदि अंग का व्यास 8 से 10 मिमी तक है, तो इस स्थिति को पहले से ही पैथोलॉजी माना जाता है, जिसे पाइलोएक्टेसिया कहा जाता है।
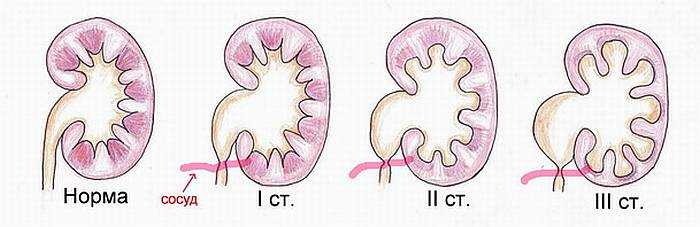
पाइलोक्टेसिया के चरण
नवजात शिशु में गुर्दे की श्रोणि का विस्तार विभिन्न कारणों से प्रकट हो सकता है, लेकिन 70% विकृति वंशानुगत है। यदि माता-पिता में से किसी एक को इस तरह की बीमारी थी, तो इस बात की बहुत अधिक संभावना है कि जन्म के बाद बच्चे को एक विकृति फैलाने वाली वृक्क श्रोणि होगी। इस विकृति की उपस्थिति को भड़काने वाले अन्य कारणों में शामिल हैं:
- मूत्रमार्ग के बाहरी उद्घाटन का स्टेनोसिस;
- मूत्राशय की शिथिलता;
- मधुमेह मेलेटस;
- गुर्दे की सूजन;
- शरीर का नशा;
- गुर्दे या मूत्रवाहिनी के विकास में असामान्यताएं;
- गुर्दे और मूत्र नलिकाओं में उच्च दबाव।
उत्तेजक कारक जो नवजात शिशु में गुर्दे की श्रोणि में वृद्धि का कारण बन सकते हैं, उनमें गर्भावस्था के दौरान मां द्वारा कुछ दवाओं का लंबे समय तक उपयोग करना, शराब का सेवन, धूम्रपान करना और आमनेसिस में पुरानी बीमारियों की उपस्थिति शामिल है। कुछ मामलों में, जन्म के बाद पैथोलॉजी का पता लगाया जाता है, आयनिंग विकिरण की पृष्ठभूमि के खिलाफ खुद को प्रकट करता है, एक महिला के शरीर का नशा, या संक्रामक रोगों के साथ।

पैथोलॉजी वर्गीकरण
बाल चिकित्सा नेफ्रोलॉजी में, पाइलेटेक्टासिया को इस प्रकार वर्गीकृत किया जाता है:
- दाएँ हाथ के;
- बाएं हाथ;
- दो तरह से।
बाएं गुर्दे की सबसे आम विकृति और बहुत कम ही सही या दोनों। यह स्थिति भी एटियलजि द्वारा योग्य है:
- जन्मजात कार्बनिक विस्तार;
- जन्मजात गतिशील विस्तार;
- पाइलेक्टेसिया का अधिग्रहण किया;
- अर्जित गतिशील विस्तार।
रोग के वर्गीकरण के बावजूद, यदि नवजात शिशु के श्रोणि को बड़ा किया जाता है, तो डॉक्टर को अध्ययन की एक श्रृंखला निर्धारित करनी चाहिए, जो न केवल कारण का निर्धारण करने में मदद करेगी, बल्कि उपचार के लिए एक अनुमानित योजना भी बनाएगी।
चरणों और लक्षण
प्रगति की प्रक्रिया में, पाइलेक्टेसिया कई चरणों से गुजरता है, जिनमें से प्रत्येक गुर्दे के ऊतकों और मूत्र प्रणाली में कुछ परिवर्तनों के साथ होता है।
प्रारंभिक, आसान चरण
इस स्तर पर नवजात शिशु का गुर्दे श्रोणि थोड़ा बढ़ा हुआ है, अंग को बाधित न करें। बच्चे को किसी भी अप्रिय उत्तेजना का अनुभव नहीं होता है, और पैथोलॉजी का निदान केवल अंतर्गर्भाशयी विकास की अवधि के दौरान या जन्म के तुरंत बाद अल्ट्रासाउंड की मदद से किया जा सकता है।
केंद्रीय
पैथोलॉजी का दूसरा चरण श्रोणि के एक चिह्नित विस्तार के साथ है, अंग के बाहरी ऊतक को नुकसान होता है, इसका कार्य 40% कम हो जाता है। रोग के इस चरण में, गंभीर लक्षण मौजूद हो सकते हैं, जो माता-पिता को डॉक्टर से परामर्श करने का कारण बनता है। बच्चा बेचैन हो जाता है, अक्सर पेशाब करते समय रोता है, मूत्र में रक्त मौजूद हो सकता है।
थर्ड डिग्री
बीमारी का सबसे गंभीर चरण, जो गंभीर लक्षणों की विशेषता है। बच्चे में एक बढ़े हुए श्रोणि और गुर्दे होते हैं, मूत्र का उत्पादन काफी कम हो जाता है, शरीर का तापमान बढ़ जाता है, पेशाब के दौरान दर्द होता है और अन्य लक्षणों में चिकित्सा परीक्षा की आवश्यकता होती है। गुर्दे के ऊतकों को काफी नुकसान होता है, और श्रोणि के मजबूत विस्तार के साथ, यह अन्य ऊतकों पर दबाव डालता है।
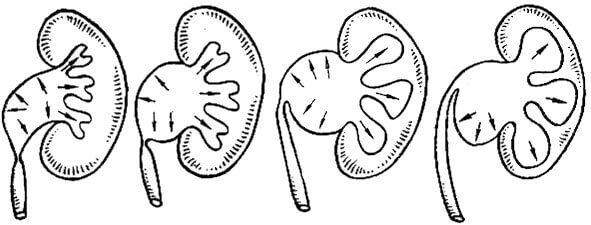
एक नवजात शिशु के लिए खतरनाक पाइलोक्टेसिया क्या है
एक नवजात शिशु में पेलियोटेकासिया के दौरान जटिलताओं की संभावना कम है, लेकिन फिर भी, कुछ मामलों में, विकृति की प्रगति के साथ, निम्नलिखित लक्षण दिखाई दे सकते हैं:
- मूत्रवाहिनी स्टेनोसिस;
- मूत्रमार्ग के पीछे के वाल्व को नुकसान;
- vesicoureteral भाटा;
- मूत्रवाहिनी (मूत्रमार्ग) की सूजन;
- pyelonephritis;
- गुर्दे के ऊतक काठिन्य।
जटिलताओं के जोखिम को कम करने के लिए, आपको समय पर बीमारी को पहचानने की आवश्यकता है, अपने चिकित्सक द्वारा निर्धारित आवश्यक उपचार करें।
नैदानिक \u200b\u200bउपाय
अल्ट्रासाउंड की मदद से एक नवजात शिशु में एक बढ़े हुए गुर्दे की श्रोणि को पहचानना संभव है, जो बच्चे के लिए सबसे अधिक जानकारीपूर्ण और सुरक्षित है और आपको मूत्र नलिकाओं के विस्तार को पहचानने, मूत्र प्रणाली के आकार और कार्य का आकलन करने की अनुमति देता है। डॉक्टर अतिरिक्त अनुसंधान विधियों को शामिल कर सकते हैं, जिनमें शामिल हैं: प्रयोगशाला परीक्षण, सिस्टोग्राफी, एक्स-रे, जिसके परिणाम आपको रोग की पूरी तस्वीर प्राप्त करने की अनुमति देंगे, इष्टतम उपचार का चयन करें।
उपचार के तरीके
यदि नवजात शिशु के पास बीमारी का हल्का रूप है, तो उपचार नहीं किया जाता है। बच्चे को एक डॉक्टर के साथ पंजीकृत किया गया है, हालत की निगरानी के लिए नियमित रूप से अल्ट्रासाउंड से गुजरना चाहिए। बहुत बार, पैथोलॉजी तीन साल की उम्र तक अपने आप ही गायब हो जाती है। यदि पैथोलॉजी का निदान अंतर्गर्भाशयी विकास की अवधि के दौरान किया जाता है, तो गर्भवती मां को शिशु के जन्म तक चिकित्सा पर्यवेक्षण के तहत अस्पताल में होना चाहिए। ऐसी महिलाओं को आवश्यक अल्ट्रासाउंड की मात्रा में दो मासिक तक बढ़ाया जाता है। यह अनुसंधान विधि आपको भ्रूण की किडनी की निगरानी करने, इसकी सामान्य स्थिति का आकलन करने की अनुमति देगा।
ऐसे मामलों में जहां पैथोलॉजी तेजी से प्रगति कर रही है या दूसरे चरण का निदान किया जा रहा है, बच्चे को रूढ़िवादी उपचार निर्धारित किया जाता है - ऐसी दवाएं लेना जो मूत्र के बहिर्वाह में सुधार करते हैं, साथ ही साथ फिजियोथेरेपी पाठ्यक्रम, नियमित अल्ट्रासाउंड निगरानी। उपचार कई महीनों तक रह सकता है। सकारात्मक प्रवृत्ति के साथ, सर्जरी नहीं की जाती है। यदि रूढ़िवादी चिकित्सा वांछित परिणाम नहीं लाती है या मूत्र प्रणाली का कार्य काफी बिगड़ा हुआ है, तो एकमात्र उपचार सर्जरी होगी। सबसे अधिक इस्तेमाल किया जाने वाला लैप्रोस्कोपिक विधि या एंडोस्कोपी, जो कोमल प्रक्रियाओं से संबंधित है। सर्जरी के बाद रोग का निदान अनुकूल है, मुख्य बात यह है कि समय पर बीमारी को पहचानना, इसकी जटिलताओं को रोकना।
गुर्दे मूत्र प्रणाली का एक जटिल अंग है जो मूत्र का उत्पादन और भंडारण करता है। प्राथमिक संचय के लिए जलाशय वृक्क श्रोणि हैं। एक बच्चे में गुर्दे की श्रोणि में वृद्धि सबसे अधिक बार जन्मजात विकृति प्रक्रिया है, कम अक्सर अधिग्रहण की जाती है।
बचपन में, अधिकांश मामलों में, गुर्दे की बढ़ी हुई श्रोणि एक जन्मजात विकृति है। गर्भावस्था के पहले त्रैमासिक में मां के शरीर पर बाहरी और आंतरिक कारकों के नकारात्मक प्रभाव के कारण जन्मजात कारण होते हैं, जब मूत्र प्रणाली के अंगों का बिछाने और विकास होता है। नकारात्मक प्रभाव के तहत, मूत्र अंगों की संरचना में विकार होते हैं। मूत्राशय-युरेरल रिफ्लक्स और अंतर्गर्भाशयी दबाव में वृद्धि विकसित हो सकती है।
इसी तरह की जन्मजात विसंगतियाँ नवजात शिशुओं में होती हैं यदि गर्भावस्था के दौरान नकारात्मक पर्यावरणीय कारक मां को प्रभावित करते हैं: खराब पारिस्थितिकी, तनाव, खराब पानी की गुणवत्ता। इसके अलावा, वृक्कीय श्रोणि का विस्तार अंतर्गर्भाशयी संक्रमण के कारण हो सकता है, बुरी आदतें मां। आनुवंशिक जानकारी एक बड़ी भूमिका निभाती है - अगर मामलों का जीनस में निदान किया गया है या, विकृति विकसित होने की संभावना बढ़ जाती है।

समय से पहले शिशुओं में, पैथोलॉजी का खतरा बढ़ जाता है, जो आंतरिक अंगों की अपूर्ण परिपक्वता और पेट की दीवार की कमजोरी के कारण होता है।
बचपन में गुर्दे की श्रोणि का एक्वायर्ड विस्तार संक्रमण के विकास की पृष्ठभूमि के खिलाफ संभव है, मूत्र अंगों या गुर्दे में सूजन, साथ ही साथ उनकी चोटें, ऑन्कोलॉजी,। खराबी के मामले में अंतःस्रावी तंत्र, हार्मोनल खराबी, चयापचय की गड़बड़ी, गुर्दे और उसके जहाजों पर भार बढ़ सकता है, जिससे मूत्र का उलटा प्रवाह होता है।
पैथोलॉजी के विकास के चरण
शिशुओं में, 7-10 मिमी तक श्रोणि में शारीरिक वृद्धि को नोट किया जा सकता है। गुर्दे की श्रोणि का विस्तार कई चरणों से गुजर सकता है।
- स्टेज 1 - पाइलेटेक्टासिया। यह गुर्दे के आकार में एक मध्यम परिवर्तन की विशेषता है, जो अंग के कामकाज पर प्रतिकूल प्रभाव नहीं डालता है। निस्पंदन और रक्त परिसंचरण के उल्लंघन नहीं देखे गए हैं। इस तरह की विकृति का निदान गर्भावस्था के 16-20 सप्ताह पर भ्रूण की एक नियोजित अल्ट्रासाउंड परीक्षा पर किया जाता है। जन्म के बाद, बच्चे में जन्मजात विकृति का पता जीवन के पहले महीने में उदर गुहा के एक नियोजित अल्ट्रासाउंड पर लगाया जा सकता है।
- 2 चरण - या आंशिक रूप से अंग के विघटन के साथ हाइड्रोकार्बन। यह गुर्दे के श्रोणि के एक महत्वपूर्ण विस्तार की विशेषता है, जो कप प्रणाली पर दबाव डालता है। नतीजतन, मूत्र का बहिर्वाह बाधित होता है, जो देरी से होता है और अतिप्रवाह और श्रोणि-कप प्रणाली और स्वयं अंग में वृद्धि का कारण बनता है।
- 3 चरण - हाइड्रोनफ्रोसिस। पाइलोकेलिकल प्रणाली और अंग की शिथिलता के तेजी से विकास की विशेषता वाली बीमारी। यह विकसित होता है, जो बच्चे के शरीर के सामान्य नशा के लक्षणों के साथ होता है।
सबूत
पेलेक्टेकेसिया वाला एक बच्चा अच्छी तरह से महसूस करता है, बिना अंग की खराबी के। यह तब तक जारी रहता है जब तक मूत्र पथ का संक्रमण नहीं हो जाता है, जब श्रोणि के विस्तार की प्रक्रिया तेजी से होती है।
यदि गुर्दे की श्रोणि बढ़ जाती है, तो बच्चे में मूत्र अंगों की सूजन प्रक्रियाओं के लक्षण विकसित होते हैं:
- 400C तक शरीर का तापमान;
- ठंड लगना;
- थकान, सुस्ती, सिरदर्द;
- में दर्द काठ का पीठ, भड़काऊ प्रक्रिया के स्थानीयकरण से;
- दर्द पेट या वंक्षण क्षेत्र को दिया जा सकता है;
- भूख गायब हो जाती है, अतृप्त प्यास की भावना होती है।
यदि गुर्दे की श्रोणि को पतला और उसमें विकसित किया जाता है सूजन प्रक्रियाओंके दौरान एक नवजात शिशु के मूत्र में प्रयोगशाला अनुसंधान सफेद रक्त कोशिकाओं, प्रोटीन के स्तर में वृद्धि हुई है। नग्न आंखों से आप तलछट और गुच्छे देख सकते हैं। चरण 2 में, बढ़े हुए श्रोणि मूत्र में रक्त की उपस्थिति के साथ होता है। 3 चरणों में, त्वचा की खुजली, ऐंठन, चेतना के बादल छाए रहते हैं।

यूरोलिथियासिस के साथ पाइलोकोकलियल सिस्टम के आकार में वृद्धि के मामले में, मूत्र के प्राथमिक संचय के अंगों में शूल होता है।
परिणाम
यदि बच्चे ने श्रोणि को बड़ा किया है - तो यह कुछ जटिलताओं को जन्म दे सकता है, जो मूत्र के निर्वहन और इसके ठहराव के उल्लंघन के कारण होता है। ज्यादातर अक्सर बचपन में, पेलियोक्टेसिया के साथ, बढ़े हुए अंग की सूजन विकसित होती है।
सबसे खतरनाक परिणाम वृक्कीय श्रोणि का तेजी से विस्तार उनके अतिप्रवाह के कारण हो सकता है, जिससे अंग की शिथिलता होती है। चिकित्सा में, ऐसी बीमारी को हाइड्रोनफ्रोसिस कहा जाता है।
यदि मूत्रवाहिनी की असामान्य संरचना के कारण गुर्दे की श्रोणि बढ़ जाती है, तो गुर्दे की भाटा विकसित हो सकती है। यह विकृति मूत्रवाहिनी के एक छोटे से लुमेन के साथ होती है, जब मूत्र छोड़ने पर वापस फेंक दिया जाता है। मूत्रवाहिनी का संकीर्ण लुमेन, मूत्राशय में दबाव में वृद्धि के साथ, एक मूत्रवाहिनी की ओर जाता है - मूत्रवाहिनी का तेजी से विस्तार।
पतले श्रोणि वाले लड़कों में, मूत्रवाहिनी तुरंत मूत्र नलिका में, और लड़कियों में, योनि में प्रवाहित हो सकती है। एक समान विसंगति को मूत्रवाहिनी का एक एक्टोपिया कहा जाता है। एक और जटिलता जिसमें मूत्रवाहिनी प्रभावित होती है वह है मूत्रमार्ग। यह एक बीमारी के रूप में विशेषता है जिसमें मूत्राशय के संपर्क के स्थल पर मूत्रवाहिनी फुलाया जाता है, और लुमेन संकुचित होता है।
निदान
पैथोलॉजी का पता गर्भावस्था के दौरान या जीवन के पहले वर्ष के दौरान एक नियोजित अल्ट्रासाउंड पर लगाया जाता है। एक बच्चे में गुर्दे की श्रोणि के विस्तार के साथ, यह एक बाल चिकित्सा मूत्र रोग विशेषज्ञ में मनाया जाना आवश्यक है। जीवन के पहले वर्ष के दौरान, एक बच्चे को मूत्र प्रणाली की स्थिति और संभावित असामान्यताओं का समय पर निदान करने के लिए मासिक मूत्र परीक्षण करने की आवश्यकता होती है। इसके अलावा, हर 3 महीने में डायनामिक्स में अंग के आकार और स्थिति का अध्ययन करने के लिए एक योजनाबद्ध अल्ट्रासाउंड परीक्षा से गुजरना आवश्यक है।
एक वर्ष के बाद, सकारात्मक गतिशीलता के मामले में, अनुसूचित निरीक्षण कम हो जाते हैं। हर 2 से 3 महीने में एक बच्चे को सामान्य नैदानिक \u200b\u200bपरीक्षा आयोजित करने और मूत्र प्रणाली की स्थिति का आकलन करने के लिए हर 6 महीने में एक अल्ट्रासाउंड स्कैन करने के लिए मूत्र को पास करने की आवश्यकता होती है। एक नियम के रूप में, 2 से 3 साल के बाद, परीक्षाओं की संख्या प्रति वर्ष 1 तक कम हो जाती है या संकेत के अनुसार बाहर की जाती है।
यदि मूत्र के एक सामान्य नैदानिक \u200b\u200bविश्लेषण ने खराब प्रदर्शन दिखाया ( ऊंचा स्तर सफेद रक्त कोशिकाएं, प्रोटीन, लाल रक्त कोशिकाएं) बैक्टीरियोलॉजिकल रिसर्च मूत्र। मूत्र बोना संक्रामक या जीवाणु रोगजनक का निर्धारण करेगा, जिसकी उपस्थिति से मूत्र की गिनती में गिरावट हुई। एक समान अध्ययन चिकित्सा की एक विधि का चयन करने के लिए भी आवश्यक है, क्योंकि यह आपको जीवाणुरोधी दवाओं के संक्रमण के प्रतिरोध को निर्धारित करने की अनुमति देता है।
यदि संदेह है कि बच्चे में गुर्दे की श्रोणि की गणना पथरी या ट्यूमर के कारण बढ़ जाती है, तो एक्स-रे डायग्नोस्टिक्स या कंप्यूटेड टोमोग्राफी से गुजरना आवश्यक है। ये विधियां अल्ट्रासाउंड के विपरीत एक स्पष्ट तस्वीर दे सकती हैं और आपको उन समस्याओं को देखने की अनुमति दे सकती हैं जो अल्ट्रासाउंड छवियों में दिखाई नहीं देती हैं।
उपरोक्त विधियों के अध्ययन में परिणामों की अनुपस्थिति में, एंडोस्कोपिक परीक्षा का उपयोग किया जाता है। यह विधि एक एंडोस्कोप का उपयोग करके यह निर्धारित करने के लिए कि वृक्क श्रोणि कितना चौड़ा है, स्थिति, संरचना विसंगतियों का आकलन करने के लिए, मूत्र निकासी में बाधाओं की पहचान करने की अनुमति देता है।

इलाज
जीवन के पहले 2-3 वर्षों के दौरान जटिलताओं के अभाव में, प्रत्याशित रणनीति की आवश्यकता होती है। बच्चे को एक नियोजित अल्ट्रासाउंड परीक्षा से गुजरना पड़ता है और सामान्य नैदानिक \u200b\u200bविश्लेषण करने के लिए मूत्र देना पड़ता है। जन्मजात विकृति विज्ञान के मामले में अपेक्षित रणनीति लागू होती है, जब पाइलोकेलिकल सिस्टम पूरी तरह से नहीं बनता है।
पैथोलॉजी में मूत्र पथ की एक असामान्य संरचना, केल्सी की उपस्थिति, ट्यूमर, पाइलोकोकलिक प्रणाली की तीव्र वृद्धि, संक्रमण और अन्य जटिलताओं के लिए उपचार की आवश्यकता होती है।
बढ़े हुए श्रोणि वाले बच्चों को निर्धारित जटिलताओं के अनुसार दवा दी जाती है। पायलोनेफ्राइटिस के साथ, जीवाणुरोधी और विरोधी भड़काऊ चिकित्सा के एक कोर्स से गुजरना आवश्यक है। फिजियोथेरेप्यूटिक उपचार भी इस्तेमाल किया जा सकता है।
यूरोलिथियासिस के साथ, गुर्दे की पथरी को भंग करने और निकालने के लिए दवाएं निर्धारित की जाती हैं। दर्द के साथ, एंटीस्पास्मोडिक्स और दर्द दवाओं का उपयोग किया जाता है। ड्रग थेरेपी का उपयोग अकेले या सर्जिकल उपचार के संयोजन में किया जाता है।
ऑपरेशन पाइलोनफ्राइटिस, बड़ी पथरी, ऑन्कोलॉजी, हाइड्रोनफ्रोसिस, मूत्र पथ के असामान्य संकुचन की जटिलताओं के लिए आवश्यक है। बचपन में विस्तारित श्रोणि के साथ, लैप्रोस्कोपिक विधि, जो पोस्टऑपरेटिव वसूली की एक छोटी अवधि के साथ न्यूनतम इनवेसिव है, सबसे अधिक बार उपयोग की जाती है। लैप्रोस्कोपी के लिए विरोधाभास समय से पहले या हल्के बच्चे हैं, साथ ही उन लोगों में भी हैं जिन्होंने अन्य विकास संबंधी असामान्यताओं का खुलासा किया है।
यदि बच्चे ने श्रोणि को बड़ा किया है - यह आतंक का कारण नहीं है। एक डॉक्टर से परामर्श करना आवश्यक है जो बच्चे की जांच करता है, अंग का आकार निर्धारित करता है, आदर्श से विचलन की डिग्री और बच्चे की सामान्य स्थिति का आकलन देता है। इन आंकड़ों के आधार पर, वह उपचार बताएगी या उसे पूरी तरह से परिपक्व होने के लिए मूत्र प्रणाली के निरीक्षण और प्रतीक्षा करने की सलाह देगी।
पता करने के लिए महत्वपूर्ण!
गुर्दे और यूरोलिथियासिस के उपचार के लिए, रोगी रूसी वैज्ञानिकों के अभिनव विकास का उपयोग करते हैं, जो नैदानिक \u200b\u200bरूप से परीक्षण और प्रभावी साबित हुआ है। रेनोन डुओ - केवल 3 कैप्सूल पीठ दर्द को खत्म करेंगे, बैक्टीरिया और रोगजनक वनस्पतियों को मारेंगे, प्रभावी रूप से एडिमा के साथ मदद करेंगे!