Сосудистая оболочка глаза
Взрослые | |||
4. Фиброзная оболочка глаза
Фиброзная оболочка глаза состоит из роговицы и склеры, которые по анатомической структуре и функциональным свойствам резко отличаются друг от друга.
4.1 Роговица Строение и функции роговицы
Роговица (cornea) - это передний прозрачный отдел наружной капсулы глазного яблока и вместе с тем главная преломляющая среда в оптической системе глаза.
Роговица занимает 1/6 площади наружной капсулы глаза, имеет форму выпукло-вогнутой линзы. В центре ее толщина 450- 600 мкм, а на периферии
650-750 мкм. За счет этого радиус кривизны наружной поверхности больше радиуса кривизны внутренней поверхности и составляет в среднем 7,7 мм. Горизонтальный диаметр (11 мм) больше вертикального (10 мм). Полупрозрачная линия перехода роговицы в склеру имеет ширину около 1 мм и называется лимбом. Внутренняя часть зоны лимба прозрачная. Эта особенность делает роговицу похожей на часовое стекло, вставленное в непрозрачную оправу.Отличительные качества роговицы: сферична (радиус кривизны
передней поверхности 7,7 мм, задней 6,8 мм),зеркально блестящая, лишена кровеносных сосудов, обладает высокой тактильной и болевой, но низкой температурной чувствительностью, преломляет световые лучи с силой 40-43 дптр.
Диаметр роговицы у новорожденных 9,4 мм, у взрослых 11,6-11,7 мм. Площадь поверхности роговицы равна 1,3 см2 , или 7% общей площади поверхности глазного яблока. Масса роговицы примерно 180 мг.
И. В. Морхат (1973) произвел математический расчет площади роговицы и получил следующие данные.
Площадь передней поверхности роговицы среднего глаза взрослого человека при радиусе ее кривизны 7,7 мм и размером у основания 10,6x11,6 мм равна 116,9 мм2 . Площадь поверхности склеры в глазу диаметром 24 мм равна 1706,8 мм2 . Соотношение площади передней поверхности роговицы и общей поверхности глазного яблока с диаметром 24 мм соответствует 1:15,6, т.е. площадь роговицы составляет 6,4% всей площади глазного яблока человека.
Во многих учебниках и руководствах указывается толщина консервированной трупной роговицы, которая составляет в центре 0,9 - 0,95 мм, по периферии - 1,2 мм. Но поскольку после смерти роговица набухает, эти данные несколько завышены.
При прижизненных исследованиях среднее значение толщины роговицы в центральной зоне составляет 0,539±0,0042 мм, на периферии - 0,676±0,0079 мм. Перепад толщины роговицы между центром и периферией колеблется от
0,1 до 0,3 мм (в среднем 0,211 ±0,0041 мм).
В этом разделе целесообразно привести критические значения оптометрических параметров глаза (таблица 2).
Таблица 2
Критические значения оптометрических параметров глаза
Параметры | Критические значения |
|
Рефракция в центре | 42,0Д и меньше |
|
Разница рефракции в центре и на | 4,5Д и меньше |
|
периферии | ||
Толщина в центре | ||
Толщина на периферии | ||
Разница толщины в центре и на | ||
периферии | ||
Коэффициент | корнеосклеральной | |
ригидности | ||
Астигматизм роговицы | ||
Приводим данные о толщине роговицы, полученные оптическими методами у живых лиц в возрасте от рождения до 90 лет.
Таблица 3
Толщина роговицы в зависимости от возраста
(по данным Martola Е., BaumJ., 1968)
Толщина роговицы, мм |
||
центральная | периферическая |
|
М.Т.Азнабаев и И.С.Зайдуллин (1990) приводят следующие данные о толщине роговицы в центре и в её горизонтальном диаметре, полученные путем прижизненных измерений.
Толщина роговицы в центре составила у новорожденных в среднем 0,573 мм, к концу 1 года жизни - 0,520 мм, у взрослых - 0,516 мм. Горизонтальный диаметр роговицы равен у новорожденных в среднем 9,62 мм, к концу 1 года жизни - 11,25 мм, у взрослых с эмметропией - 11,58 мм.
Разница толщины роговицы в центре и по периферии обуславливает несколько различную кривизну ее передней выпуклой и задней вогнутой поверхностей. Роговица действует как сильная выпуклая линза. Ее преломляющая способность в 2,5 раза выше, чем у хрусталика.
При закрытых веках температура роговицы у лимба равна 35,4°С, а в центре- 35,1 °С (при открытых веках ~ 30 °С). В связи с этим в ней возможен рост плесневых грибков с развитием специфического кератита.
Что касается питания роговицы, то оно осуществляется двумя путями: за счет диффузии из перилимбальной сосудистой сети, образованной передними ресничными артериями, и осмоса из влаги передней камеры и слезной жидкости.
К 10- 12 годам жизни форма роговицы, ее размеры и оптическая сила достигают параметров, характерных для взрослого человека. В пожилом возрасте по периферии концентрично лимбу из отложения солей и липидов иногда формируется непрозрачное кольцо - старческая дуга (arcussenilis).
В тонком строении роговицы различают 5 слоев, выполняющих определенные функции (рис. 4.1). На поперечном срезе видно, что1/9 толщины роговицы занимает ее собственное вещество - строма. Спереди и сзади оно покрыто эластичными мембранами, на которых располагается соответственно передний и задний эпителий.
Рис4.1 Строение роговицы (схема)
Неороговевающий передний эпителий состоит из нескольких рядов клеток. Самый внутренний из них - слой высоких призматических базальных
клеток с крупными ядрами называют герминативным, т. е. зародышевым. Благодаря быстрому размножению этих клеток обновляется эпителий, происходит закрытие дефектов на поверхности роговицы. Два наружных слоя эпителия состоят из резко уплощенных клеток, в которых даже ядра располагаются параллельно поверхности и имеют плоскую наружную грань. Этим обеспечивается идеальная гладкость роговицы. Между покровными и базальными клетками имеется 2-3 слоя многоотростчатых клеток, скрепляющих всю структуру эпителия. Зеркальную гладкость и блеск роговице придает слезная жидкость. Благодаря мигательным движениям век она смешивается с секретом мейбомиевых желез и образовавшаяся эмульсия тонким слоем покрывает эпителий роговицы в виде прекорнеальной пленки, которая выравнивает оптическую поверхность и предохраняет ее от высыхания.
Покровный эпителий роговицы обладает способностью к быстрой регенерации, защищая роговицу от неблагоприятных воздействий внешней среды (пыль, ветер, перепады температуры, взвешенные и газообразные токсичные вещества, термические, химические и механические травмы). Обширные посттравматические неинфицированные эрозии в здоровой роговице закрываются за 2-3 дня. Эпителизацию небольшого дефектаклеток можно увидеть даже в трупном глазу в первыечасы после смерти, если изолированный глаз поместить в условия термостата.
Под эпителием располагается тонкая (8-10 мкм) бесструктурная передняя пограничная мембрана - боуменова оболочка. Это гиалинизированная верхняя часть стромы. На периферии эта оболочка заканчивается, не доходя 1 мм до лимба. Прочная мембрана при ударах удерживает форму роговицы, но она не устойчива к действию микробных токсинов.
Самый толстый слой роговицы - строма. Она представлена тончайшими пластинами, построенными из коллагеновых волокон. Пластины располагаются параллельно друг другу и поверхности роговицы, однако в каждой пластине обнаруживается свое направление хода коллагеновых фибрилл. Такая
структура обеспечивает прочность роговицы. Каждый офтальмохирург знает, что сделать прокол в роговице не очень острым лезвием достаточно трудно или даже невозможно. Вместе с тем инородные тела, отлетающие с большой скоростью, пробивают ее насквозь. Между роговичными пластинами имеется система сообщающихся щелей, в которых располагаются кератоциты (роговичные тельца), представляющие собой многоотростчатые плоские клетки
Фиброциты, составляющие тонкий синцитий. Они принимают участие в заживлении ран. Кроме таких фиксированных клеток, в роговице присутствуют блуждающие клетки - лейкоциты, количество которых быстро увеличивается в очаге воспаления. Роговичные пластины скреплены между собой склеивающим веществом, содержащим сернистую соль сульфогиалуроновой кислоты. Мукоидный цемент имеет одинаковый коэффициент преломления с волокнами роговичных пластин. Это важный фактор, обеспечивающий прозрачность роговицы.
Изнутри к строме прилежит эластичная задняя пограничная пластинка (десцеметова оболочка), имеющая тонкие фибриллы из вещества, подобного коллагену. Около лимба десцеметова оболочка утолщается, а затем разделяется на волокна, покрывающие изнутри трабекулярный аппарат радужнороговичного угла. Десцеметова оболочка непрочно связана со стромой и при резком снижении внутриглазного давления образует складки. При сквозном пересечении роговицы эластичная задняя пограничная пластинка сокращается и отходит от краев разреза. При сопоставлении раневых поверхностей края десцеметовой оболочки не соприкасаются, поэтому восстановление целости мембраны задерживается на несколько месяцев. От этого зависит прочность роговичного рубца в целом. При ожогах и гнойных язвах все вещество роговицы может быстро разрушаться и только десцеметова мембрана долго выдерживает действие химических агентов и протеолитических ферментов. Если на фоне язвенного дефекта осталась только десцеметова оболочка, то под действием внутриглазного давления она выпячивается вперед в виде пузырька (десцеметоцеле).
Самый внутренний слой роговицы - задний эпителий (раньше его называли эндотелий или десцеметов эпителий). Это однорядный слой плоских шестигранных клеток, прикрепляющихся к базальной мембране с помощью цитоплазматических выростов. Тонкие отростки позволяют клеткам растягиваться и сокращаться при перепадах внутриглазного давления, оставаясь на своих местах. При этом тела клеток не теряют контакт друг с другом. На крайней периферии задний эпителий вместе сдесцеметовой оболочкой покрывает корнеосклеральные трабекулы фильтрационной зоны глаза. Существует мнение, что это клетки глиального происхождения. Они не обмениваются, поэтому их можно назвать долгожителями. Количество клеток с возрастом уменьшается. Клетки заднего эпителия роговицы человека в обычных условиях не способны к полноценной регенерации. Замещение дефектов происходит путем смыкания соседних клеток» при этом они растягиваются, увеличиваются в размерах. Такой процесс замещения не может быть бесконечным. В норме у человека в возрасте 40-60 лет в 1 мм2 заднего эпителия роговицы содержится от 2200 до 3200 клеток. Когда количество их уменьшается до 500- 700 на 1 мм2 , развивается отечная дистрофия роговицы. В последние годы появились сообщения о том, что в особых условиях (развитие внутриглазных опухолей, грубое нарушение питания тканей) можно обнаружить истинное деление единичных клеток заднего эпителия роговицы на периферии.
Монослой клеток заднего эпителия роговицы выполняет роль насоса двойного действия, обеспечивающего поступление питательных веществ в строму роговицы и вывод продуктов обмена, отличается избирательной проницаемостью для разных ингредиентов. Задний эпителий защищает роговицу от избыточного пропитывания внутриглазной жидкостью.
Появление даже небольших промежутков между клетками приводит к отеку роговицы и снижению ее прозрачности. Многие особенности строения и физиологии клеток заднего эпителия стали известны в последние годы в связи с появлением метода прижизненной зеркальной биомикроскопии
В роговице нет кровеносных сосудов, поэтому обменные процессы в ней замедлены. Они осуществляются за счет влаги передней камеры глаза, слезной жидкости и сосудов перикорнеальной петлистой сети, расположенной вокруг роговицы. Эта сеть образована из ветвей конъюнктивальных, цилиарных и эписклеральных сосудов, поэтому роговица реагирует на воспалительные процессы.в конъюнктиве, склере, радужке и цилиарном теле. Тонкая сеть капиллярных сосудов по окружности лимба заходит в роговицу всего на 1 мм.
Отсутствие сосудов в роговице восполняется обильной иннервацией, которая представлена трофическими, чувствительными и вегетативными нервными волокнами.
Процессы обмена в роговице регулируются трофическими нервами, отходящими от тройничного и лицевого нервов.
Высокая чувствительность роговицы обеспечивается системой длинных цилиарных нервов (от глазничной ветви тройничного нерва), образующих вокруг роговицы перилимбальное нервное сплетение. Входя в роговицу, они теряют миелиновую оболочку и становятся невидимыми. В роговице формируется три яруса нервных сплетений - в строме, под базальной (боуменовой) мембраной и субэпителиально. Чем ближе к поверхности роговицы, тем тоньше становятся нервные окончания и более густым их переплетение. Практически каждая клетка переднего эпителия роговицы обеспечена отдельным нервным окончанием. Этим объясняются высокая тактильная чувствительность роговицы и резко выраженный болевой синдром при обнажении чувствительных окончаний (эрозии эпителия). Высокая чувствительность роговицы лежит в основе ее защитной функции: при легком дотрагивании до поверхности роговицы и даже при дуновении ветра возникает безусловный корнеальный рефлекс - закрываются веки, глазное яблоко поворачивается кверху, отводя роговицу от опасности, появляется слезная жидкость, смывающая пылевые частицы. Афферентную часть дуги корнеального рефлекса несет тройничный нерв, эфферентную - лицевой нерв. Потеря корнеального рефлекса происходит при тяжелых мозговых поражениях
(шок, кома). Исчезновение корнеального рефлекса является показателем глубины наркоза. Рефлекс пропадает при некоторых поражениях роговицы и верхних шейных отделов спинного мозга.
Быстрая прямая реакция сосудов краевой петлистой сети на любое раздражение роговицы возникает благодаря волокнам симпатических и парасимпатических нервов, присутствующих в перилимбальном нервном сплетении. Они делятся на2 окончания, одно из которых проходит к стенкам сосуда, а другое проникает в роговицу и контактирует с разветвленной сетью тройничного нерва.
В норме роговица прозрачная. Это свойство обусловлено особым строением роговицы и отсутствием сосудов. Выпукло - вогнутая форма прозрачной роговицы обеспечивает ее оптические свойства. Сила преломления световых лучей индивидуальна для каждого глаза и находится в пределах от 37 до 48 дптр, чаше всего составляя 42-43 дптр. Центральная оптическая зона роговицы почти сферична. К периферии роговица уплощается неравномерно в разных меридианах.
Функции роговицы:
как наружная капсула глаза выполняет опорную и защитную функцию благодаря прочности, высокой чувствительности и способности к быстрой регенерации переднего эпителия;
как оптическая среда выполняет функцию светопроведения и светопреломления благодаря прозрачности и характерной форме.
4.2 Склера Склера:Место перехода роговицы в склеру носит название лимба,
который представляет собой полупрозрачное кольцо шириной в среднем 1мм. Сверху и снизу оно несколько шире и может достигать 2,5 мм. По протяжению лимба спереди идет неглубокая наружная борозда склеры, заполненная тканью
конъюнктивы. Ей соответствует на внутренней поверхности склеры внутренняя борозда склеры, содержащая трабекулярный аппарат.
У переднего края лимба количество слоев клеток эпителия увеличивается до 10, нижняя граница эпителия становится волнистой, под эпителием появляется рыхлая соединительная ткань конъюнктивы.
Зона лимба отличается богатойваскуляризацией за счет передних конъюнктивальных артерий и передних ресничных. В области лимба происходит слияние трех совершенно разных структур - роговицы, склеры и конъюнктивы глазного яблока. Вследствие этого данная зона может быть исходным пунктом для развития полиморфных патологических процессов - от воспалительных и аллергических до опухолевых (папиллома, меланома) и связанных с аномалиями развития (дермоид). Как правило, передние конъюнктивальные артерии разделяются на две ветви. Передние, более толстые ветви этих артерий образуют краевую сеть с концевыми петлями в области лимба, на границе с роговицей. Вторые ветви передних конъюнктивальных артерий загибаются кзади, разветвляются в перилимбальной зоне конъюнктивы и анастомозируют с задними конъюнктивальными артериями.
В краевой петлистой сети различают зону краевых петель с одним слоем эписклерально расположенных сосудов и зону палисад с двумя слоями сосудов: эписклерального и поверхностного.
Вены лимба сопровождают артерии, они шире и более извилисты. Лимб богат нервными разветвлениями, откуда нервные ветви входят в роговицу. Как место слияния и расположения различных структур лимб может быть исходным пунктом развития различных патологических процессов.
Склера, или белочная оболочка, представляет собой плотный слой, поддерживающий шаровидную форму глазного яблока и защищающий его содержимое. К склере прикрепляются глазные мышцы. Таким образом, ее анатомическая структура соответствует выполняемой ею большой механической функции. Толщина склеры в разных отделах неодинакова. У края роговицы она составляет - 0,6 мм, на экваторе 0,3 - 0,4 мм, вокруг заднего
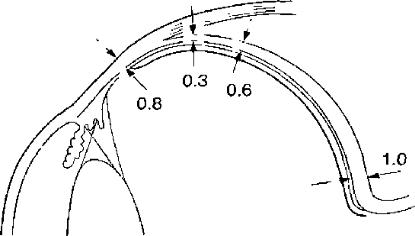
полюса - 1 мм. Толщина склеры достаточна для того, чтобы сшивать ее, не прокалывая насквозь.
Рис. 4.2.1Толщина склеры в разных отделах глазного яблока
Передняя часть склеры покрыта конъюнктивой. В толще переднего отдела склеры вдоль границы с роговицей заложен венозный синус склеры
(sinusvenosussclerae), или шлеммов канал.
На заднем полюсе через склеру выходят волокна зрительного нерва. Здесь склера наиболее тонка. Из ее внутренних слоев образуется решетчатая пластинка (laminacribrosa), через которую и проходят волокна зрительного нерва. Наружные слои склеры здесь переходят на поверхность зрительного нерва, сливаясь с твердой мозговой и паутинной оболочками, окружающими зрительный нерв.Из-за слабости склеры в месте выхода зрительного нерва возможна при повышении внутриглазного давления экскавация соска зрительного нерва.
Микроскопическое строение
Склера состоит из плотной волокнистой соединительной ткани, содержащей большое количество коллагеновых и несколько меньше эластических волокон. Между пучками волокон располагаются фибробласты. В самой передней части склеры пучки коллагеновых волокон ориентированы в основном параллельно экватору, далее кзади они приобретают петлеобразное расположение с выпуклостью, обращенной кзади, у места выхода зрительного нерва волокна склеры вновь располагаются параллельно экватору. Как считает
М. J1. Краснов, такие различия могут учитываться при выполнении склеральных разрезов. Края разрезов, произведенных по ходу волокон, менее расходятся и лучше адаптируются.
Поверхностный соединительнотканный слой склеры более разрыхлен и описывается как эписклеральная пластинка (laminaepiscleralis).
Самый внутренний слой склеры - бурая пластинка, laminafusca, состоит из истонченных волокон с расположенными на поверхности пигментсодержащими клетками - хроматофорами, которые придают внутренней поверхности склеры коричневатый отгенок.
Кровоснабжение
Склера бедна собственными кровеносными сосудами. Их относительно больше в ее наружном слое - эписклеральной пластинке. Она почти лишена чувствительных нервных окончаний и предрасположена к развитию патологических процессов, характерных для коллагенозов.
В переднем отделе склеру пронизывают передние цилиарные артерии, позади экватора - короткие и длинные цилиарные артерии. В склере проходят четыре крупные вортикозные вены.
Вортикозные вены выходят из склеры на разном рас стоянии от лимба: верхневисочная в 22 мм, верхненазальная в 20 мм, нижневисочная и нижненазальная в 18-19 мм от лимба, а входит каждая из них из сосудистой оболочки в склеру примерно на 4 мм ближе от места выхода из склеры. Это обеспечивает косой ход каждой вортикозной вены в склере.
Эти данные должны учитываться при хирургических манипуляциях за экватором глазного яблока, чтобы избежать повреждения вен при разрезах средних и глубоких слоев склеры в этих зонах (А. И. Горбань и О. А.
Джалиашвили, 1993).
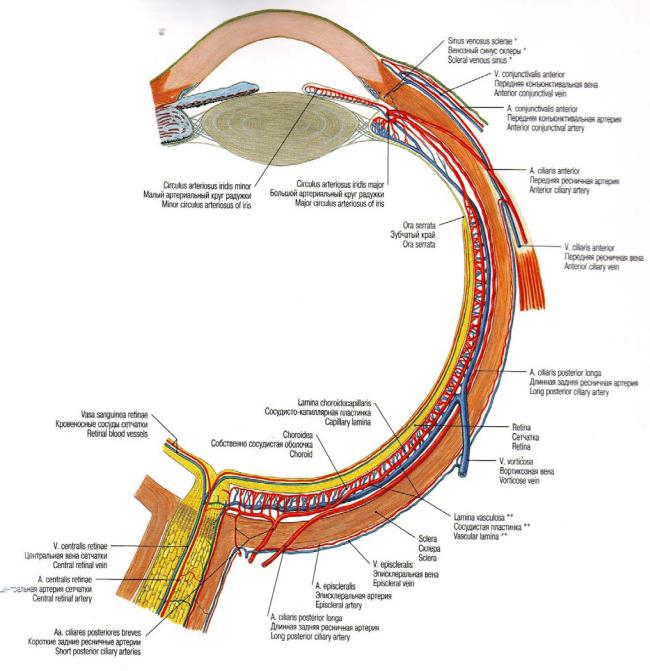
5. Сосудистая оболочка глаза
Сосудистая оболочка глаза располагается между наружной капсулой глаза и сетчаткой, поэтому ее называют средней оболочкой, сосудистым или увеальным трактом глаза. Она состоит из трех частей: радужки, ресничного тела и собственно сосудистой оболочки (хориоидея).
Рис 5.1. Сосудистая оболочка глазного яблока и образующие ее
кровеносные сосуды
Все сложные функции глаза осуществляются с участием сосудистого тракта. Вместе с тем сосудистый тракт глаза выполняет роль посредника между
обменными процессами, происходящими во всем организме и в глазу. Разветвленная сеть широких тонкостенных сосудов с богатой иннервацией осуществляет передачу общих нейрогуморальных воздействий. Передний и задний отделы сосудистого тракта имеют разные источники кровоснабжения. Этим объясняется возможность их раздельного вовлечения в патологический процесс.
5.1 Радужка Строение и функции радужки
Радужка - передняя часть сосудистого тракта. Она определяет цвет глаза, является световой и разделительной диафрагмой (рис. 5.1.1).
Рис. 5.1.1 Строение радужки глазного яблока, вид спереди (схема): 1 -
пигментный эпителий; 2 - внутренний пограничный слой; 3 - сосудистый слой; 4 - большой артериальный круг радужки; 5 - малый артериальный круг
радужки; 6 - расширитель (дилататор) зрачка; 7 - сфинктер зрачка; 8 - зрачок
В отличие от других частей сосудистого тракта радужка не соприкасается с наружной оболочкой глаза. Радужка отходит от склеры чуть позади лимба и располагается свободно во фронтальной плоскости в переднем отрезке глаза. Пространство между роговицей и радужкой называется передней камерой глаза. Глубина ее в центре 3-3,5 мм.
Кзади от радужки, между нею и хрусталиком, располагается задняя камера глаза в виде узкой щели. Обе камеры заполнены внутриглазной жидкостью и сообщаются через зрачок.
Радужка видна через роговицу. Диаметр радужки около 12 мм, ее вертикальный и горизонтальный размеры могут различаться на 0,5- 0,7 мм. Периферическую часть радужки, называемую корнем, можно увидеть только с помощью специального метода - гониоскопии. В центре радужка имеет круглое отверстие - зрачок (pupilla).
Радужка состоит из двух листков. Передний листок радужки имеет мезодермальное происхождение. Его наружный пограничный слой покрыт эпителием, являющимся продолжением заднего эпителия роговицы. Основу этого листка составляет строма радужки, представленная кровеносными сосудами. При биомикроскопии на поверхности радужки можно видеть кружевной рисунок переплетения сосудов, образующих своеобразный рельеф, индивидуальный для каждого человека (рис. 5.1.2). Все сосуды имеют соединительнотканный покров. Возвышающиеся детали кружевного рисунка радужки называют трабекулами, а углубления между ними - лакунами (или криптами). Цвет радужки также индивидуален: от голубого, серого, желтоватозеленого у блондинов до темнокоричневого и почти черного у брюнетов.
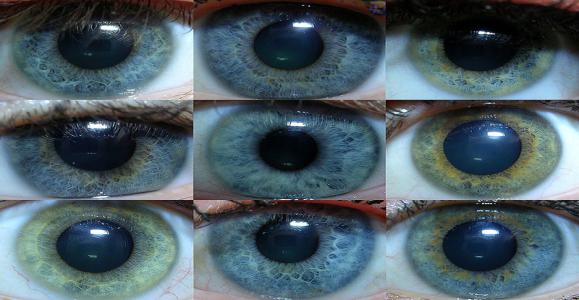
Рис. 5.1.2. Варианты строения переднего поверхностного листка
Различия в цвете объясняются разным количеством многоотростчатых пигментных клеток меланобластов в строме радужки. У темнокожих людей количество этих клеток столь велико, что поверхность радужки похожа не на кружево, а на густотканный ковер. Такая радужка свойственна обитателям южных и крайних северных широт как фактор защиты от слепящего светового потока.
Концентрично зрачку на поверхности радужки проходит зубчатая линия, образованная переплетением сосудов. Она делит радужку на зрачковый и цилиарный (ресничный) края. В цилиарном поясе выделяются возвышения в виде неровных круговых контракционных борозд, по которым складывается радужка при расширении зрачка. Радужка наиболее тонкая на крайней периферии. У начала корня, поэтому именно здесь возможен отрыв радужки при контузионной травме (рис.5.1.3)
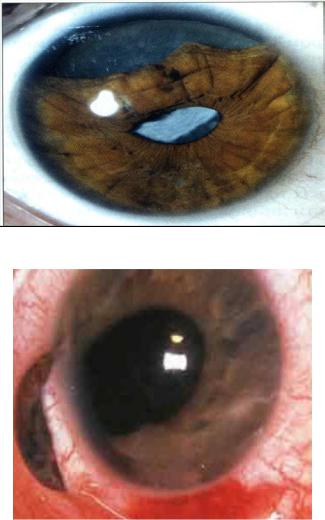
Рис. 5.1.3. Отрыв радужки у корня при травме
Рис.5.1.4. Отрыв радужки у зрачкового края
Задний листок радужки имеет эктодермальное происхождение, этопигментно-мышечное образование. Эмбриологически он является продолжением недифференцированной части сетчатки. Плотный пигментный слой защищает глаз от избыточного светового потока. У края зрачка пигментный листок выворачивается кпереди и образует пигментную кайму. Две мышцы разнонаправленного действия осуществляют сужение и расширение зрачка, обеспечивая дозированное поступление света в полость глаза. Сфинктер, суживающий зрачок, располагается по кругу у самого края зрачка. Дилататор находится между сфинктером и корнем радужки. Гладкомышечные клетки дилататора располагаются радиально в один слой.
Электронно-микроскопические исследования Е. В. Боброва и А. В. Петрова (1978) показали, что в радужке могут быть выделены следующие слои:
1) передний пограничный слой, образованный внеклеточным компонентом тонкой волокнистой ультраструктуры и 1-2 слоям специализированных дендритных меланоцитов стромы;
2) строма, состоящая из дендритных меланоцитов, коллагеновых и эластических волокон, межклеточного вещества, сосудов и нервов;
3) задний пограничный слой, состоящий из отростков клеток пигментногомиоэпителия;
4) слой пигментного миоэпителия дилататора зрачка;
5) задний слой пигментного эпителия с его задней пограничной мембраной.
О. В. Сутягиной (1976) изучены возрастные изменения ультраструктуры радужной оболочки. В постнатальном онтогенезе происходит постепенное изменение цитоплазмы меланоцитов: возрастают ее складчатость, вакуолизация, уменьшается количество гранул меланина и митохондрий. Как следствие старения в ядрах меланоцитов происходит перераспределение ядерного хроматина, которое автор относит к дистрофическим изменениям.
Богатая иннервация радужки осуществляется вегетативной нервной системой. Дилататор иннервируется симпатическим нервом, а сфинктер - за счет парасимпатических волокон ресничного узла - глазодвигательным нервом. Тройничный нерв обеспечивает чувствительную иннервацию радужки.
Кровоснабжение радужки осуществляется из передних и двух задних Длинных цилиарных артерий, которые на периферии образуют большой
артериальный круг. Артериальные ветви направляются в сторону з рачка, образуя дугообразные анастомозы. Так формируется извитая сеть сосудов цилиарного пояса радужки. От нее отходят радиальные веточки, образующие капиллярную сеть по зрачковому краю. Вены радужки собирают кровь из капиллярного русла и направляются от центра к корню радужки. Строение кровеносной сети таково, что даже при максимальном расширении зрачка сосуды не перегибаются под острым углом и не происходит нарушения кровообращения.
Исследования показали, что радужка может быть источником информации о состоянии внутренних органов, каждый из которых имеет свою зону представительства в радужке. По состоянию этих зон проводят скрининговую иридодиагностику патологии внутренних органов. Световая стимуляция этих зон лежит в основе иридотерапии.
Функции радужки:
экранирование глаза от избыточного потока света;
рефлекторное дозирование количества света в зависимости от степени освещенности сетчатки (световая диафрагма);
разделительная диафрагма: радужка вместе с хрусталиком выполняют функцию иридохрусталиковой диафрагмы, разделяющей передний
и задний отделы глаза, удерживающей стекловидное тело от смещения вперед;
сократительная функция радужки играет положительную роль в механизме оттока внутриглазной жидкости и аккомодации;
трофическая и терморегуляторная.
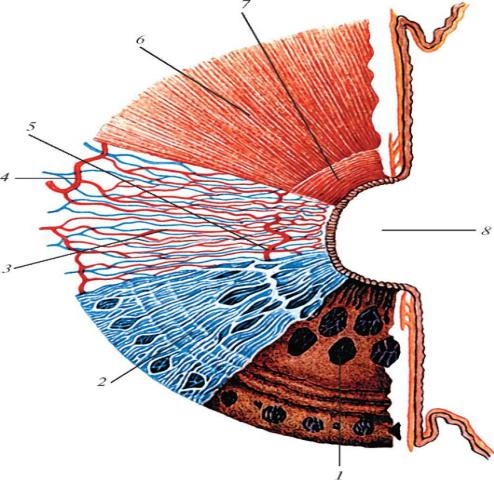
5.2 Ресничное тело Строение и функции ресничного тела
Ресничное, или цилиарное, тело (corpusciliare) - это средняя утолщенная часть сосудистого тракта глаза, осуществляющая продукцию внутриглазной жидкости. Ресничное тело дает опору хрусталику и обеспечивает механизм аккомодации, кроме того, это тепловой коллектор глаза.
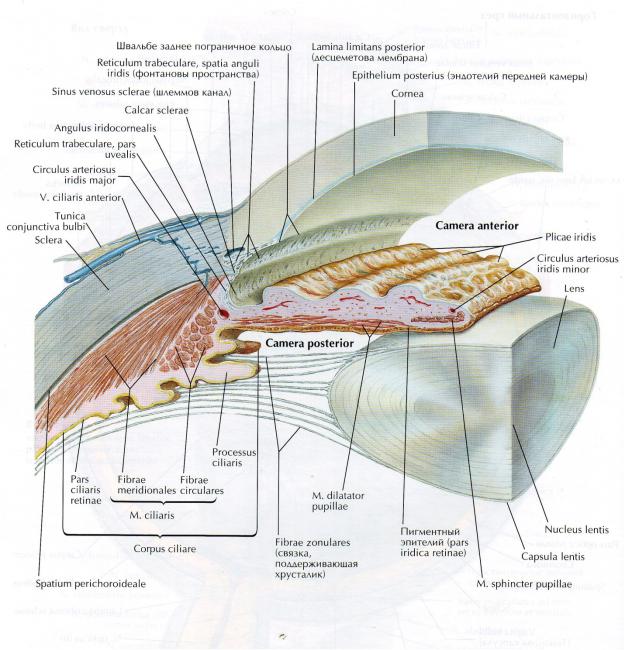
Рис. 5.2.1 Строение ресничного тела
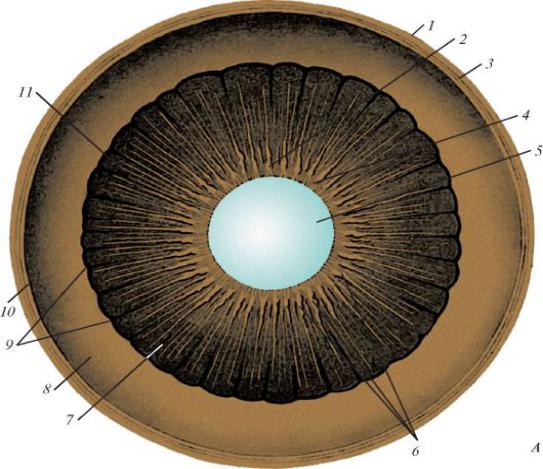
Рис. 5.2.2 Внутренняя поверхность цилиарного тела.
1 - фиброзная оболочка (склера); 2 - ресничный венец; 3- сосудистая оболочка; 4 - ресничный поясок; 5 - хрусталик; 6 - ресничные отростки; 7 - задняя поверхность ресничного тела; 8 - ресничная часть сетчатки; 9 - зубчатый
край сетчатки; 10 - сетчатка; 11 - ресничный кружок;
В обычных условиях ресничное тело, располагающееся под склерой посередине между радужкой и хориоидеей, не доступно осмотру: оно скрыто за радужкой (см. рис. 5.2.1). Область расположения цилиарного тела проецируется на склере в виде кольца шириной 6-7 мм вокруг роговицы. С наружной стороны это кольцо немного шире, чем с носовой.
У разных людей на меридиональных срезах ресничное тело может иметь различную форму: треугольную, булавовидную, овальную, неправильную.
По толщине ресничное тело разделяют на три формы: массивное, максимальной толщиной 0,76- 0,90 мм, среднее, толщиной 0,55-0,75 мм, и плоское, толщиной 0,45- 0,54 мм.
По данным С. Б. Тулупова (1999), индивидуальные различия в толщине ресничного тела находятся в пределах 0,6-1,4 мм, в длине на меридиональных срезах - в пределах 1,2-4,2 мм. Отмечены различия в толщине и длине ресничного тела в разных сегментах одного глаза.
В задних двух третях ресничное тело плоское и имеет гладкую поверхность, обращенную внутрь глаза. В передней трети ресничное тело утолщено и на его внутренней поверхности расположены 70-80 ресничных отростков. Длина каждого отростка до 2 мм, высота - около 1 мм. Располагаясь меридионально, отростки образуют ресничный венец (coronaciliaris). Пространства между отростками заполнены ресничными гребнями (складками). К отросткам прикрепляются волокна ресничного пояска (цинновой связки, zonulaciliaris), которые подвешивают хрусталик.
Ресничное тело имеет достаточно сложное строение. Если разрезать глаз по экватору и посмотреть изнутри на передний отрезок, то будет хорошо видна внутренняя поверхность цилиарного тела в виде двух круглых поясков темного цвета (рис. 5.2.2). В центре, окружая хрусталик, возвышается складчатый ресничный венец шириной 2 мм (coronaciliaris). Вокруг него располагается цилиарное кольцо, или плоская часть цилиарного тела, шириной 4 мм. Оно уходит к экватору и заканчивается зубчатой линией. Проекция этой линии на склере находится в области прикрепления прямых мышц глаза. Кольцо ресничной короны состоит из 70-80 крупных отростков, ориентированных радиально в сторону хрусталика. Макроскопически они похожи на реснички (cilia), отсюда иназвание этой части сосудистого тракта - "цилиарное, или ресничное, тело”. Вершины отростков светлее общего фона, высота менее 1 мм. Между ними имеются бугорки мелких отростков. Пространство между экватором хрусталика и отростчатой частью ресничного тела составляет всего 0,5- 0,8 мм. Оно занято связкой, поддерживающей хрусталик, которую называют ресничным пояском, или цинновой связкой. Она является опорой для хрусталика и состоит из тончайших нитей, идущих от передней и задней капсул хрусталика в области экватора и прикрепляющихся к отросткам ресничного
тела. Однако главные ресничные отростки являются только частью зоны крепления ресничного пояска, в то время как основная сеть волокон проходит между отростками и фиксируется на всем протяжении цилиарного тела, включая его плоскую часть.
Тонкое строение ресничного тела обычно изучают на меридиональном срезе, на котором виден переход радужки в цилиарное тело, имеющее форму треугольника. Широкое основание этого треугольника располагается спереди и представляет собой отростчатую часть цилиарного тела, а узкая вершина является его плоской частью, которая переходит в задний отдел сосудистого тракта. Как и в радужке, в цилиарном теле выделяют наружный сосудистомышечный слой, имеющий мезодермальиое происхождение, и внутренний ретинальный, или нейроэктодермальный, слой.
Наружный мезодермальный слой состоит из четырех частей:
супрахориоидеи. Это капиллярное пространство между склерой и хориоидеей. Оно может расширяться вследствие скопления крови или отечной жидкости при глазной патологии;
аккомодационной, или цилиарной, мышцы. Она занимает значительный объем и придает цилиарному телу характерную треугольную форму;
сосудистого слоя с цилиарными отростками;
эластичной мембраны Бруха.
Внутренний ретинальный слой является продолжением оптически не деятельной сетчатки, редуцированной до двух слоев эпителия - наружного пигментного и внутреннего беспигментного, покрытого пограничной мембраной.
Для понимания функций цилиарного тела особое значение имеет строение мышечной и сосудистой частей наружного мезодермального слоя.
Аккомодационная мышца располагается в передненаружной части ресничного тела. Она включает три основные порции гладкомышечных волокон: меридиональные, радиальные и циркулярные. Меридиональные
волокна (мышца Брюкке) примыкают к склере и прикрепляются к ней у внутренней части лимба. При сокращении мышцы происходит перемещение цилиарного тела вперед. Радиальные волокна (мышца Иванова) веером отходят от склеральной шпоры к цилиарным отросткам, доходя до плоской части цилиарного тела. Тонкие пучки циркулярных мышечных волокон (мышца Мюллера) расположены в верхней части мышечного треугольника, образуют замкнутое кольцо и при сокращении действуют как сфинктер.
Механизм сокращения и расслабления мышечного аппарата лежит в основе аккомодационной функции ресничного тела. При сокращении всех порций разнонаправленных мышц возникает эффект общего уменьшения длины аккомодационной мышцы по меридиану (подтягивается кпереди) и увеличения ее ширины в направлении к хрусталику. Ресничный поясок суживается вокруг хрусталика и приближается кнему. Циннова связка расслабляется. Хрусталикблагодаря своей эластичности стремится изменить дисковидную форму на шаровидную, что приводит к увеличению его рефракции.
Сосудистая часть ресничного тела располагается кнутри от мышечного слоя и формируется из большого артериального круга радужки, находящегося у ее корня. Она представлена густым переплетением сосудов. Кровь несет не только питательные вещества, но и тепло. В открытом для внешнего охлаждения переднем отрезке глазного яблока ресничное тело и радужка являются тепловым коллектором.
Ресничные отростки заполнены сосудами. Это необычно широкие капилляры: если через капилляры сетчатки эритроциты проходят, только изменив свою форму, то в просвете капилляров ресничных отростков умещается до 4- 5 эритроцитов. Сосуды располагаются непосредственно под эпителиальным слоем. Такое строение средней части сосудистого тракта глаза обеспечивает функцию секреции внутриглазной жидкости, представляющей собой ультрафильтрат плазмы крови. Внутриглазная жидкость создает необходимые условия для функционирования всех внутриглазных тканей,
обеспечивает питанием бессосудистые образования (роговицу, хрусталик, стекловидное тело), сохраняет их тепловой режим, поддерживает тонус глаза. При значительном снижении секреторной функции ресничного тела уменьшается внутриглазное давление и наступает атрофия глазного яблока.
Описанная выше уникальная структура сосудистой сети ресничного тела таит в себе и негативные свойства. В широких извитых сосудах кровоток замедлен, в результате чего создаются условия для оседания возбудителей инфекции. Вследствие этого при любых инфекционных заболеваниях в организме возможно развитие воспаления в радужке и ресничном теле.
Ресничное тело иннервируется ветвями глазодвигательного нерва (парасимпатические нервные волокна), веточками тройничного нерва и симпатическими волокнами из сплетения внутренней сонной артерии. Воспалительные явления в цилиарном теле сопровождаются сильными болями вследствие богатой иннервации ветвями тройничного нерва. На наружной поверхности ресничного тела имеется сплетение нервных волокон - ресничный узел, от которого отходят ветви к радужке, роговице и цилиарной мышце. Анатомической особенностью иннервации цилиарной мышцы является индивидуальное снабжение каждой гладкомышечной клетки отдельным нервным окончанием. Этого нет ни в одной другой мышце человеческого организма. Целесообразность такой богатой иннервации объясняется главным образом необходимостью обеспечить выполнение сложных центрально регулируемых функций.
А. А. Бочкарева и О. В. Сутягина (1967) описали возрастные изменения морфологии цилиарного тела, изученные путем прижизненных интраоперационных наблюдений. По мере старения организма отростки цилиарного тела уменьшаются в высоту и ширину, становятся более тонкими, усиливаются дистрофические процессы в эпителии цилиарного тела, появляются участки депигментации, становятся видимыми собственные сосуды цилиарного тела, увеличивается частота псевдоэксфолиаций на цилиарных отростках.
Функции ресничного тела:
опора для хрусталика;
участие в акте аккомодации;
продукция внутриглазной жидкости;
тепловой коллектор переднего отрезка глаза.
5.3 Собственно сосудистая оболочка (хориоидея)
Строение и функции хориоидеи. Хориоидея (от лат. chorioidea) -
собственно сосудистая оболочка, задняя часть сосудистого тракта глаза, располагающаяся от зубчатой линии до зрительного нерва.
Толщина собственно сосудистой оболочки на заднем полюсе глаза0,22- 0,3 мм и уменьшается по на правлению к зубчатой линии до0,1- 0,15 мм. Сосуды хориоидеи являются ветвями задних коротких цилиарных артерий (орбитальные ветви глазничной артерии), задних длинных цилиарных артерий, направляющихся от зубчатой линии к экватору, и передних цилиарных артерий, которые, являясь продолжением мышечных артерий, посылают ветви к передней части сосудистой оболочки, где анастомозируют светвями коротких задних цилиарных артерий.
Задние короткие цилиарные артерии перфорируют склеру и проникают в супрахориоидальное вокруг диска зрительного нерва пространство, располагающееся между склерой и хориоидеей. Они распадаются на большое количество ветвей, которые и образуют собственно сосудистую оболочку. Вокруг диска зрительного нерва формируется сосудистое кольцо Цинна- Галлера. В отдельных случаях имеется дополнительная веточка к области макулы (a. cilioretinalis), видимая на диске зрительного нерва или на сетчатке, которая играет важную роль в случае возникновения эмболии центральной артерии сетчатки.В сосудистой оболочке различают четыре пластинки: надсосудистую, сосудистую, сосудисто-капиллярную ибазальный комплекс.
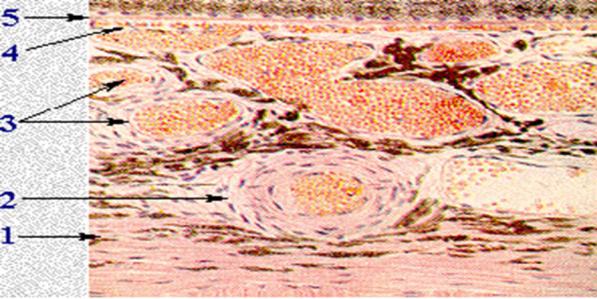
Рис 5.3.1 Строение хориоидеи
1 – Супрахориоидальный слой; 2 -Слой крупных сосудов; 3 -Слой средних и мелких сосудов; 4 -Хориокапилярный слой; 5 -Стекловидная
пластинка
Надсосудистая пластинка толщиной 30 мкм представляет собой самый наружный слой сосудистой оболочки, прилежащий к склере. Она образована рыхлой волокнистой соединительной тканью, содержит большое количество пигментных клеток. При патологических состояниях пространство между тонкими волокнами этого слоя может заполняться жидкостью или кровью. Одним из таких состояний является гипотония глаза, которая часто сопровождается транссудацией жидкости в супрахориоидальное пространство.
Сосудистая пластинка состоит из переплетающихся артерий и вен, между которыми располагаются рыхлая волокнистая соединительная ткань, пигментные клетки, отдельные пучки гладких миоцитов. Снаружи находится слой крупных сосудов (слой Галлера), за ним лежит слой средних сосудов (слой Заттлера). Сосуды анастомозируют между собой, образуя густое сплетение.
Сосудисто-капиллярная пластинка, или слой хориокапилляров, представляет собой систему переплетенных капилляров, образованную сосудами относительно большого диаметра с отверстиями в стенках для прохождения жидкости, ионов и маленьких молекул протеина. Капилляры
этого слоя характеризуются неравномерным калибром и способностью пропускать одновременно до 5 эритроцитов. Между капиллярами располагаются уплощенные фибробласты.
Базальный комплекс, или мембрана Бруха, - очень тонкая пластинка (толщина 1- 4 мкм), располагающаяся между сосудистой оболочкой и пигментным эпителием сетчатки. В этой пластинке различают три слоя: наружный коллагеновый слой с зоной тонких эластических волокон; внутренний волокнистый (фиброзный) коллагеновый слой и кутикулярный слой, который является базальной мембраной пигментного эпителия сетчатки.
С возрастом мембрана Бруха постепенно утолщается, в ней откладываются липиды, снижается ее проницаемость для жидкостей. У пожилых людей часто обнаруживают фокальные сегменты кальцификации.
Собственно сосудистая оболочка обладает самой высокой способностью к пропусканию жидкости (перфузией), а ее венозная кровь содержит большое количество кислорода.
Хориоидея имеет ряд анатомических особенностей:
Лишена чувствительных нервных окончаний, поэтому развивающиеся в ней патологические процессы не вызывают болевых ощущений;
ее сосудистая сеть не анастомозирует с передними ресничными артериями, вследствие этого при хориоидитах передний отдел глаза остается интактным;
обширное сосудистое ложе при небольшом числе отводящих сосудов (4 вортикозные вены) способствует замедлению кровотока и оседанию здесь возбудителей различных заболеваний;
органично связана с сетчаткой, которая при заболеваниях хориоидеи, как правило, также вовлекается в патологический процесс;
Из-за наличия перихориоидального пространства достаточно легко отслаивается от склеры. Удерживается в нормальном положении в основном благодаря отходящим венозным сосудам, перфорирующим ее в области
экватора. Стабилизирующую роль играют также сосуды и нервы, проникающие вхориоидею из этого же пространства.
Функции собственно сосудистой оболочки:
осуществляет питание пигментного эпителия сетчатки, фоторецепторов и наружного плексиформного слоя сетчатки;
поставляет сетчатке вещества, способствующие осуществлению фотохимических превращений зрительного пигмента;
участвует в поддержании внутриглазного давления и температуры глазного яблока;
является фильтром для тепловой энергии, возникающей при абсорбции света.
6. Сетчатка Анатомия и нейрофизиология сетчатки
Сетчатка, или внутренняя, чувствительная оболочка глаза
(tunicainternasensoriabulbi, retina), - периферическая часть зрительного анализатора. Нейроны сетчатки являются сенсорной частью зрительной системы, которая воспринимает световые и цветовые сигналы.
Сетчатка выстилает внутреннюю полость глазного яблока. Функционально выделяют большую (2 /з) заднюю часть сетчатки - зрительную (оптическую) и меньшую (слепую) - ресничную, покрывающую ресничное тело и заднюю поверхность радужки до зрачкового края. Оптическая часть сетчатки представляет собой тонкую прозрачную клеточную структуру, имеющую сложное строение, которая прикреплена к подлежащим тканям только у зубчатой линии и около диска зрительного нерва. Остальная поверхность сетчатки прилежит к сосудистой оболочке свободно и удерживается давлением стекловидного тела и тонкими связями пигментного эпителия, что имеет значение при развитии отслойки сетчатки.
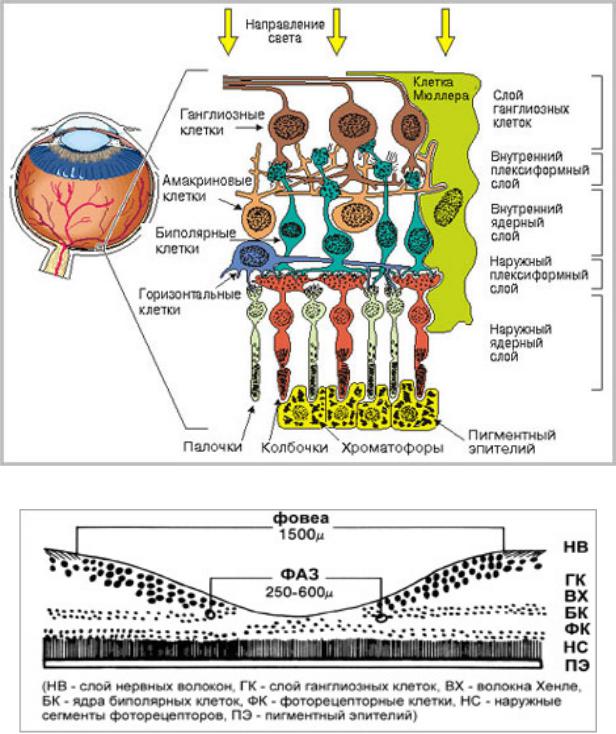
В сетчатке различают наружную пигментную часть и внутреннюю светочувствительную нервную часть. В срезе сетчатки выделяют три радиально расположенных нейрона: наружный - фоторецепторный, средний - ассоциативный, внутренний - ганглионарный (рис. 6.1). Между ними располагаются плексиформные слои сетчатки, состоящие из аксонов и дендритов соответствующих фоторецепторов и нейронов второго и третьего порядков, к которым относятся биполярные и ганглиозные клетки. Кроме того, в сетчатке имеются амакриновые и горизонтальные клетки, называемые интернейронами (всего 10 слоев).
Первый слой пигментного эпителия прилежит к мембране Брухахориоидеи. Пигментные клетки окружают фоторецепторы пальцевиднымивыпячиваниями, которые отделяют их друг от друга и увеличивают площадь контакта. На свету включения пигмента перемещаются из тела клетки в ее отростки, предотвращая светорассеивание между соседними палочками или колбочками. Клетки пигментного слоя фагоцитируют отторгающиеся наружные сегменты фоторецепторов, осуществляют транспорт метаболитов, солей, кислорода, питательных веществ из сосудистой оболочки к фоторецепторам и обратно. Они регулируют электролитный баланс, частично определяют биоэлектрическую активность сетчатки и антиоксидантную защиту, способствуют плотному прилеганию сетчатки к хориоидее, активно "откачивают" жидкость из субретинального пространства, участвуют в процессе рубцевания в очаге воспаления.
Второй слой образован наружными сегментами фоторецепторов, палочек и колбочек. Палочки и колбочки являются специализированными высокодифференцированными цилиндрическими клетками; в них выделяют наружный и внутренний сегменты и сложное пресинаптическое окончание, к которому подходят дендриты биполярных и горизонтальных клеток. В строении палочек и колбочек имеются различия: в наружном сегменте палочек содержится зрительный пигмент - родопсин, в колбочках - йодопсин, наружный сегмент палочек представляет собой тонкий
палочкоподобныйцилиндр, в то время как колбочки имеют коническое окончание, которое короче и толще, чем у палочек.
Рис 6.4. Ультрамикроскопическое строение.
Четвертый слой - наружный ядерный - образован ядрами фоторецепторов.
Пятый слой - наружный плексиформный, или сетчатый (от лат. plexus
Сплетение), - занимает промежуточную позицию между наружным и внутренним ядерными слоями.
Шестой слой - внутренний ядерный - образуют ядра нейронов второго порядка (биполярные клетки), а также ядра амакриновых, горизонтальных и мюллеровских клеток.
Седьмой слой - внутренний плексиформный - отделяет внутренний ядерный слой от слоя ганглиозных клеток и состоит из клубка сложно разветвляющихся и переплетающихся отростков нейронов. Он отграничивает сосудистую внутреннюю часть сетчатки от бессосудистой наружной, зависящей от хориоидальной циркуляции кислорода и питательных веществ.
Восьмой слой образован ганглиозными клетками сетчатки (нейроны второго порядка), толщина его заметно уменьшается по мере удаления от центральной ямки к периферии. Вокруг ямки этот слой состоит из 5 рядов ганглиозных клеток или более. На данном участке каждый фоторецептор имеет прямую связь с биполярной и ганглиозной клеткой.
Девятый слой состоит из аксонов ганглиозных клеток, образующих зрительный нерв.
Десятый слой - внутренняя пограничная мембрана - покрывает поверхность сетчатки изнутри. Он является основной мембраной, образованной основаниями отростков нейроглиальных клеток Мюллера.
Мюллеровские клетки - высокоспециализированные гигантские клетки, проходящие через все слои сетчатки, которые выполняют опорную и изолирующую функцию, осуществляют активный транспорт метаболитов на разных уровнях сетчатки, участвуют в генерации биоэлектрических токов. Эти клетки полностью заполняют щели между нейронами сетчатки и служат для разделения их рецептивных поверхностей. Межклеточные пространства в сетчатке очень малы, местами отсутствуют.
Палочковый путь проведения импульса содержит палочковые фоторецепторы, биполярные и ганглиозные клетки, а также несколько видов амакриновых клеток, являющихся промежуточными нейронами. Фоторецепторы передают зрительную информацию к биполярным клеткам, которые являются нейронами второго порядка. При этом палочки контактируют только с биполярными клетками одной категории, которые деполяризуются под действием света (уменьшается разность биоэлектрических потенциалов между содержимым клетки и окружающей средой).
Колбочковый путь отличается от палочкового тем, что уже в наружном плексиформном слое колбочки имеют более обширные связи и синапсы связывают их с колбочковымибиполярами различных типов. Одни из них деполяризуются подобнопалочковымбиполярам и формируют колбочковый световой путь с инвертирующими синапсами, другие гиперполяризуются, образуя темновой путь.
Колбочки макулярной области имеют связь со световыми и темновыми нейронами второго и третьего порядка (биполярными и ганглиозными клетками), формируя таким образом свето-темновые (on-off) каналы контрастной чувствительности. По мере удаления от центрального отдела сетчатки увеличивается количество фоторецепторов, соединенных с одной биполярной клеткой, и количество биполярных клеток, соединенных с одной ганглиозной. Так образуется рецептивное поле нейрона, обеспечивающее суммарное восприятие нескольких точек в пространстве.
В передаче возбуждения в цепи ретинальных нейронов важную функциональную роль играют эндогенные трансмиттеры, главными из которых являются глутамат, аспартат, специфичный для палочек, и ацетилхолин, известный как трансмиттер холинергических амакриновых клеток.
Основной, глутаматовый, путь возбуждения идет от фоторецепторов к ганглиозным клеткам через биполяры, а тормозной путь - от ГАМК (гаммааминомасляная кислота) и глицинергическихамакриновых клеток к ганглиозным. Два класса трансмиттеров - возбуждающие и тормозящие, названные ацетилхолином и ГАМК соответственно, содержатся в амакриновых клетках одного типа.
В амакриновых клетках внутреннего плексиформного слоя содержится нейроактивная субстанция сетчатки - допамин. Допамин и мелатонин, синтезируемый в фоторецепторах, играют реципрокную роль в ускорении процессов их обновления, а также в адаптивных процессах в темноте и на свету
в наружных слоях сетчатки. Таким образом, нейроактивные вещества, обнаруженные в сетчатке (ацетилхолин, глутамат, ГАМК, глицин, допамин,
серотонин), являются трансмиттерами, от тонкого нейрохимического баланса которых зависит функция сетчатки. Возникновение дисбаланса между мелатонином и допамином может быть одним из факторов, приводящих к развитию дистрофического процесса в сетчатке, пигментного ретинита, ретинопатий лекарственного происхождения.
Ультраструктура фоторецепторных клеток
Фоторецепторными клетками, или фоторецепторами, являются палочки и колбочки. Наряду с общими морфологическими чертами у них имеются и различия. Поэтому опишем их строение раздельно.
Палочка разделена тонким перехватом на два сегмента: наружный и внутренний. Наружный сегмент имеет палочковидную форму и заключен в клеточную мембрану. Он содержит по всей длине поперечные мембранные диски, лежащие стопкой друг над другом.
Диски представляют собой сильно уплощенные мембранозные пузырьки. Между поверхностями каждого диска и между соседними дисками имеются узкие пространства. Диски палочек содержат световоспринимающий зрительный пигмент родопсин.
Наружный сегмент палочки соединен с внутренним перехватом, представляющим собой видоизмененную ресничку.
Внутренний сегмент состоит из двух главных частей. Первая, примыкающая к перехвату, содержит митохондрии, полирибосомы, аппарат Гольджи, небольшое количество элементов гранулярного и гладкого эндоплазматического ретикулума, а также микротрубочки. В этой части внутреннего сегмента происходит синтез белка.
Самая внутренняя часть внутреннего сегмента содержит ядро и после значительного сужения образует на своем конце широкую пресинаптическуютерминаль, с которой контактируют терминали дендритов палочковых биполярных и горизонтальных клеток.
Колбочки так же, как и палочки, имеют наружный и внутренний сегменты. Наружный сегмент колбочек имеет коническую форму. Она объясняется особенностями развития мембранных дисков наружного сегмента. Диски колбочек в процессе индивидуальной жизни не обновляются. Те из них, которые появились раньше, мельче и лежат в наружном конце наружного сегмента, а те, что появились позднее, более крупные и расположены ближе к его основанию.
В мембранах дисков наружного сегмента колбочек содержится световоспринимающий зрительный пигмент. Цветовое зрение, обеспечиваемое колбочками, объясняют наличием трех типов зрительного пигмента, чувствительных либо к желтому и красному, либо к синему, либо к зелено му цвету. Один пигмент, чувствительный к красному цвету, выделен. Это - йодопсин. Соответственно разные колбочки отвечают на свет разных длин волн, и различные видимые нами цвета зависят от соотношения трех видов стимулируемых колбочек.
Строение внутреннего сегмента колбочек подобно такому же сегменту палочек. Отличия имеет внутренний конец колбочки. На внутреннем конце колбочки содержится пуговчатое расширение, которое называют синаптическим тельцем, или ножкой колбочки. Кроме того, что колбочковые ножки содержат многочисленные синапсы с дендритами биполярных клеток, они образуют прямые контакты друг с другом, создавая таким образом основу для межрецепторной передачи. Часть ножек разделены отростками мюллеровых клеток. Такой тип базального отростка сложнее, чем у палочек.
Таким образом, главный светочувствительный элемент палочек и колбочек - это мембранные диски. Их обновление у палочек и колбочек происходит различным образом.
Вообще палочки и колбочки как особая фоторецепторная разновидность нейронов не обновляются в течение жизни человека. В течение жизни происходит смена не всей фоторецепторной клетки: у палочек замещаются мембранные диски, а у колбочек - важные компоненты дисков.
Главный процесс возникновения дисков - это инвагинация клеточной мембраны наружного сегмента.
У палочек этот процесс происходит у основания наружного сегмента. Мембрана клетки в этой области образует множественные складки. Возникающие новые диски перемещаются к свободному концу наружного сегмента по мере того, как их вытесняют возникающие под ними новые диски. Диски из конца наружного сегмента фагоцитируются клетками пигментного эпителия.
Белок, являющийся главным компонентом светочувствительного вещества, синтезируется во внутреннем сегменте палочки, проходит через аппарат Гольджи, по перемычке поступает в основание наружного сегмента, где включается в мембрану образующихся дисков. Вместе с диском он мигрирует по наружному сегменту к его свободному концу. В палочках каждые
40 минут возникает новый диск.
В колбочках процесс обновления протекает иным образом. В них мембранные диски не обновляются. Ближе к основанию наружного сегмента они сохраняют связь с клеточной мембраной (как результат их развития путем мембранной инвагинации), ближе к свободному концу наружного сегмента диски свободно плавают в цитоплазме, как и диски наружного сегмента палочек.
Белок светочувствительного пигмента, синтезируясь во внутреннем сегменте, переходит в наружный сегмент, но не локализуется у его основания, а рассеивается по всему сегменту, где восполняет белок всех дисков, поддерживая их функциональное состояние.
Функции сетчатки - преобразование светового раздражения в нервное возбуждение и первичная обработка сигнала.
Под воздействием света в сетчатке происходят фотохимические превращения зрительных пигментов, за которым следуют блокирование светозависимых каналов Na+ - Са2+ , деполяризация плазматической мембраны фоторецепторов и генерация рецепторного потенциала. Все эти сложные
превращения от сигнала о поглощении света до возникновения разности потенциалов на плазматической мембране носят название "фототрансдукция". Рецепторный потенциал распространяется вдоль аксона и, достигнув синаптическойтерминали, вызывает выделение нейромедиатора, который запускает цепь биоэлектрической активности всех нейронов сетчатки, осуществляющих первоначальную обработку зрительной информации. По зрительному нерву информация о внешнем мире передается в подкорковые и корковые зрительные центры мозга.
7.Камеры глазного яблока и внутриглазная жидкость
Передняя камера глаза (cameraanteriorbulbi) представляет собой пространство, ограниченное задней поверхностью роговицы, передней поверхностью радужки и центральной частью передней капсулы хрусталика. Место, где роговица переходит в склеру, а радужка - в ресничное тело, называется углом передней камеры (angulusiridocornealis). В его наружной стенке находится дренажная (для водянистой влаги) система глаза, состоящая из трабекулярной сеточки, склерального венозного синуса (шлеммов канал) и коллекторных канальцев (выпускников). Через зрачок передняя камера свободно сообщается с задней. В этом месте она имеет наибольшую глубину (2,75-3,5мм), которая затем постепенно уменьшается но направлению к периферии
По данным М. Т. Азнабаева и И. С. Зайдуллина (1990), глубина передней камеры у новорожденных мальчиков составляет в среднем 2,24 мм, у девочек - 2,30 мм, в 1 год - 3,31 и 3,18 мм соответственно, у взрослых величина этого параметра равна в среднем 3,53 мм. Следовательно, прирост глубины передней камеры за первый год составляет 0,98 мм, а за остальной период развития глаза - только 0,28 мм.
Количественные параметры передней камеры в виде объема и осевой глубины у взрослых уменьшаются с возрастом, что отражает следующая таблица.
Таблица 5
Объем и осевая глубина передней камеры в зависимости от возраста
(из KronfeldР., 1962)
Возраст, годы | Объем, мл | Осевая глубина, мм |
Задняя камера глаза (cameraposteriorbulbi) находится за радужкой,
которая является ее передней стенкой, и ограничена снаружи ресничным телом, сзади стекловидным телом. Внутреннюю стенку образует экватор хрусталика. Все пространство задней камеры пронизано связками ресничного пояска.
В норме обе камеры глаза заполнены водянистой влагой, которая по своему составу напоминает диализат плазмы крови. Водянистая влага содержит питательные вещества, в частности глюкозу, аскорбиновую кислоту и кислород, потребляемые хрусталиком и роговицей, и уносит из глаза отработанные продукты обмена - молочную кислоту, углекислый газ, отшелушившиеся пигментные и другие клетки.Обе камеры глаза вмещают 1,23- 1,32 см3 жидкости, что составляет 4% всего содержимого глаза. Минутный объем камерной влаги равен в среднем 2 мм3 , суточный - 2,9 см3 . Иными словами, полный обмен камерной влаги происходит в течение 10 ч.
Между притоком и оттоком внутриглазной жидкости существует равновесный баланс. Если по каким - либо причинам он нарушается, это приводит к изменению уровня внутриглазного давления, верхняя граница которого в норме не превышает 27 мм рт.ст. (при измерении тонометром Маклакова массой 10 г). Основной движущей силой, обеспечивающей
Сосудистая оболочка глаза, также называемая хориоидеей представляет собой среднюю оболочку органа зрения, лежащую между и . Основная часть хориоидеи - это хорошо развитая и строго упорядоченная сеть кровеносных сосудов. При этом крупные кровеносные сосуды лежат снаружи оболочки, внутри же, ближе к границе с сетчаткой, локализован слой капилляров.
Главная задача сосудистой оболочки - обеспечение бесперебойного питанием четырем наружным слоям сетчатки, включая слой фоторецепторов, и выведение в кровоток продуктов обмена. Слой капилляров от сетчатки отграничивает тонкая мембрана Бруха, чья функция - регулирование процессов обмена между сетчатой и сосудистой оболочками. Околосоудистое пространство, вследствие своей рыхлой структуры, служит проводником задних длинных цилиарных артерий, занятых в кровоснабжении переднего отдела органа зрения.
Строение сосудистой оболочки
Сосудистой оболочке принадлежит самая обширная часть в сосудистом тракте глазного яблока, который также включает цилиарное тело и . Пролегает она от цилиарного тела, ограниченного зубчатой линией, до пределов диска .
Кровотоком хориоидеа обеспечивается посредством задних коротких цилиарных артерий. А оттекает кровь по вортикозным венам. Ограниченное количество вен (одна на каждый квадрант, глазного яблока и массивный кровоток способствуют медленному току крови, что повышает вероятность развития процессов инфекционного воспаления вследствие оседания болезнетворных микроорганизмов. В сосудистой оболочке нет чувствительных нервных окончаний, поэтому ее заболевания протекают безболезненно.
В специальных клетках хориоидеи, хроматофорах находится богатый запас темного пигмента. Этот пигмент весьма важен для зрения, ведь световые лучи, проходящие сквозь открытые участки радужной оболочки или склеры, могут мешать хорошему зрению вследствие разлитого освещения сетчатки либо боковых засветов. Кроме того, количество пигмента, содержащегося в сосудистой оболочке, определяет степень окраски .
Большей частью, сосудистая оболочка, в соответствии со своим названием, состоит из сосудов крови, включая в себя еще несколько слоев: околососудистое пространство, а также надсосудистый и сосудистый слои, сосудисто-капиллярный слой и базальный.
- Перихороидальное околососудистое пространство представляет собой узкую щель отграничивающую внутреннюю поверхность склеры от сосудистой пластинки, которая пронизана нежными пластинками эндотелия, связывающими стенки. Однако, связь хориоидеи и склеры в данном пространстве довольно слаба и сосудистая оболочка легко от склеры отслаивается, к примеру, при скачках внутриглазного давления в ходе хирургического лечения . К переднему отрезку глаза от заднего, в перихороидальном пространстве идут два кровеносных сосуда в сопровождении нервных стволов – это длинные задние цилиарные артерии.
- Надсосудистая пластинка включает эндотелиальные пластинки, эластичные волокна и хроматофоры - клетки, содержащие темный пигмент. Количество их в хориоидальных слоях по направлению кнутри заметно уменьшается, и сходит на нет у хориокапиллярного слоя. Наличие хроматофоров зачастую приводит к развитию невусов хориоидеи, нередко возникают и меланомы - наиболее агрессивные из злокачественных новообразований.
- Сосудистая пластинка является мембраной коричневого цвета, толщина которой достигает 0,4 мм, причем величина ее слоя связана с условиями кровенаполнения. Сосудистая пластинка включает два слоя: крупные сосуды, с артериями, лежащие снаружи и сосуды среднего калибра, с преобладающими венами.
- Хориокапиллярный слой, называемый сосудисто-капиллярной пластинкой, считается самым значимым слоем хориоидеи. Он обеспечивает функции подлежащей сетчатой оболочки и формируется из мелких магистралей артерий и вен, распадающихся затем на множество капилляров, что дает возможность поступлению в сетчатку большего количества кислорода. Особенно выраженная сеть капилляров присутствует в области. Весьма тесная связь хориоидеи и сетчатки является причиной того, что процессы воспаления, как правило, поражают практически одновременно и сетчатку, и хориоидею.
- Мембрана Бруха –тонкая, включающая два слоя пластинка, очень плотно соединенная с хориокапиллярным слоем. Она занята в регулировании поступления в сетчатку кислорода и вывода продуктов обмена в кровь. Мембрана Бруха связана и с наружным слоем сетчатой оболочки – пигментным эпителием. В случае предрасположенности, с возрастом, иногда возникают нарушения функций комплекса структур, включающих хориокапиллярный слой, мембрану Брухиа, пигментный эпителий. Это ведет к развитию возрастной макулярной дегенерации.
Видео о строении сосудистой оболочки глаза
Диагностика заболеваний сосудистой оболочки
Методами диагностики патологий сосудистой оболочки, являются:
- исследование.
- Ультразвуковая диагностика (УЗИ).
- Флуоресцентная , с оценкой состояния сосудов, выявлением повреждений мембраны Бруха и новообразованных сосудов.
Симптоматика болезней сосудистой оболочки
- Снижение остроты зрения.
- Искажение зрения.
- Нарушение сумеречного зрения ().
- Мушки перед глазами.
- Затуманивание зрения.
- Молнии перед глазами.
Болезни сосудистой оболочки глаза
- Колобома сосудистой оболочки или полное отсутствие определенного участка хориоидеи.
- Дистрофии сосудистой оболочки.
- Хориоидит, хориоретинит.
- Отслойка сосудистой оболочки, происходящая при скачках внутриглазного давления в процессе офтальмологических операций.
- Разрывы в сосудистой оболочке и кровоизлияния – чаще по причине травм органа зрения.
- Невус хориоидеи.
- Новообразования (опухоли) сосудистой оболочки.
Сосудистая оболочка глаза – это средняя оболочка глаза. С одной стороны сосудистая оболочка глаза граничит с , а с другой прилегает к склере глаза. Основная часть оболочки представлена кровеносными сосудами, которые имеют определенное расположение. Крупные сосуды лежат снаружи и только затем идут мелкие сосуды (капилляры) граничащие с сетчаткой. К сетчатке капилляры прилегают не плотно, их разделяет тоненькая мембрана (мембрана Бруха). Эта мембрана служит регулятором обменных процессов между сетчаткой и сосудистой оболочкой. Главной функцией сосудистой оболочки глазаявляется поддержание питания наружных слоев сетчатки. Кроме этого сосудистая оболочка выводит продукты обмена и сетчатки обратно в кровяное русло.
Строение сосудистой оболочки глаза
Сосудистая оболочка – является самой большой частью сосудистого тракта, который также включает в себя цилиарное тело и . По протяженности она ограничена с одной стороны цилиарным телом, а с другой стороны диском зрительного нерва. Питание сосудистой оболочки обеспечивают задние короткие цилиарные артерии, а вортикозные вены отвечают за отток крови. Из-за того, что сосудистая оболочка глаза не имеет нервных окончаний, ее заболевания протекают бессимптомно.
В строении сосудистой оболочки выделяют пять слоев :
— околососудистое пространство;
— надсосудистый слой;
— сосудистый слой;
— сосудисто – капиллярный;
— мембрана Бруха.
Околососудистое пространство
– это пространство, которое располагается между сосудистой оболочкой и поверхностью внутри склеры. Связь между двумя оболочками обеспечена эндотелиальными пластинами, но эта связь очень непрочная и поэтому сосудистая оболочка может отсаливаться в момент операции глаукомы.![]()
Надсосудистый слой – представлен эндотелиальными пластинами, эластичными волокнами, хроматофорами (клетки, содержащие темный пигмент).
Сосудистый слой – похожа на мембрану, её толщина достигает 0,4 мм, интересно, что толщина слоя зависит от кровенаполнения. Состоит из двух сосудистых слоев: крупного и среднего.
Сосудисто – капиллярный слой – это важнейший слой, который обеспечивает функционирование прилегающей сетчатой оболочки. Слой состоит из мелких вен и артерий, которые в свою очередь делятся на мелкие капилляры, что позволяет в достаточной мере обеспечит сетчатку кислородом.
Мембрана Бруха – это тоненькая пластина (стекловидная пластина), которая крепко соединена с соудисто – капиллярным слоем, принимает участие в регулирование уровня кислорода поступающего в сетчатку, а также продуктов обмена обратно в кровь. Наружный слой сетчатки связан с мембраной Бруха, это связь обеспечивает пигментный эпителий.
Диагностические методы исследования заболеваний сосудистой оболочки
— Флуоресцентная агиография – данный метод позволяет оценить состояние сосудов, повреждения мембраны Бруха, а также появление новых сосудов.
Симптомы при заболеваниях сосудистой оболочки
При врожденных изменениях :
— Коломба сосудистой оболочки – полное отсутствие сосудистой оболочки на определенных участках
Приобретенные изменения ;
— Дистрофия сосудистой оболочки;
— Воспаление сосудистой оболочки – хориоидит, но чаще всего хориоретинит;
— Разрыв;
— Отслойка;
— Опухоль.
(Visited 473 times, 1 visits today)
Основная функция сосудистой оболочки - обеспечение питанием четырех слоев сетчатки, выходящих наружу, включая уровень палочек и колбочек. Кроме того, ей надлежит выводить продукты обмена из сетчатки обратно в кровоток. Слой капилляров хориоидеи отграничивается от сетчатой оболочки тонкой мембраной Бруха, которая осуществляет регулирование обменных процессов, происходящих в сетчатке и сосудистой оболочке. Вместе с тем, благодаря своей рыхлой структуре, околосоудистое пространство, служит проводником задних длинных цилиарных артерий, которые участвуют в снабжении кровью переднего отрезка глаза человека.
Строение сосудистой оболочки
Хориоидея - самая обширная область сосудистого тракта в глазном яблоке, включающем также и , и радужку. Она пролегает от цилиарного тела, с границей у зубчатой линии, до самого диска .
Кровью сосудистую оболочку обеспечивают задние короткие цилиарные артерии. Отток крови производится по вортикозным венам глаза. Небольшое количество вен (по одной на каждый квадрант или четверть глазного яблока), а также выраженный кровоток способствуют некоторому замедлению тока крови с высокой вероятностью развития инфекционных воспалительных процессов, вследствие оседания здесь болезнетворных микробов. Хориоидеа лишена чувствительных нервных окончаний, именно по этой причине любые ее заболевания могут протекать безболезненно.
Сосудистая оболочка богата темным пигментом, находящимся в специальных клетках, так называемых хроматофорах. Этот пигмент невероятно важен для зрения, ведь световые лучи, которые попадают через открытые участки радужной оболочки или склеры, без него могли бы мешать хорошему зрению при разлитом освещении сетчатки или из-за боковых засветов. Количество пигмента, находящегося в этом слое, также определяет и уровень интенсивности окраски глазного дна.
Соответствуя своему названию, хориоидеа, по большей части, состоит из сосудов. Она содержит несколько слоев: надсосудистый, сосудистый, сосудисто-капиллярный, базальный слои и околососудистое пространство.
Перихориоидальное или околососудистое пространство – это узкая щель, проходящая по границе внутренней поверхности склеры и сосудистой пластинки, пронизанная нежными эндотелиальными пластинками. Данные пластинки связывают стенки между собой. Однако, слабые связи в этом пространстве между склерой и хориоидеей позволяют сосудистой оболочке достаточно легко отслаиваться от склеры, к примеру, при скачках внутриглазного давления, в ходе оперативного вмешательства по поводу . От заднего до переднего отрезка глаза в перихориоидальном пространстве проходит пара кровеносных сосудов – задние длинные цилиарные артерии, которые сопровождаются нервными стволами.
В составе надсосудистой пластинки содержатся эндотелиальные пластинки, эластические волокна и хроматофоры - клетки, которые содержат темный пигмент. Количество хроматофоров слоев хориоидеи от наружной области кнутри заметно уменьшается, причем, у хориокапиллярного слоя их уже совсем нет. Наличие хроматофоров способно приводить к развитию или даже - наиболее агрессивных злокачественных опухолей.
Сосудистая пластинка - мембрана коричневого цвета, толщина которой не превышает 0,4 мм, причем ее толщина зависит от уровня кровенаполнения. В составе сосудистой пластинки два слоя: крупные сосуды, лежащие снаружи со значительным количеством артерий, а также сосуды среднего калибра, среди которых преобладают вены.
Хориокапиллярный слой или сосудисто-капиллярная пластинка – это самый важный слой хориоидеи, который обеспечивает функционирование подлежащей сетчатки. Сосудисто-капилярная пластинка сформирована из мелких вен и артерий, которые в дальнейшем распадаются на множественные капилляры, пропускающие в один ряд по несколько эритроцитов, что дает возможность поступать в сетчатку большему количеству кислорода. Особенно сильно выражена сеть капилляров, обеспечивающих функционирование области . Тесная связь хориоидеи и сетчатки может приводить к тому, что процессы воспаления, поражают сразу как сетчатку, так и сосудистую оболочку.
Мембрана Бруха – двухслойная тонкая пластинка. Она весьма плотно соединяется с хориокапиллярным слоем у хориоидеи, участвуя в регулировании притока в сетчатку кислорода, и обеспечивая вывод продуктов обмена назад в кровоток. Мембрана Бруха связана и с наружным слоем сетчатой оболочки – пигментным эпителием. При наличии предрасположенности или с возрастом могут развиваться нарушения функции комплекса структур: хориокапиллярного слоя, мембраны Бруха и пигментного эпителия, с возникновением возрастной макулярной дегенерации.
Методы диагностики заболеваний сосудистой оболочки (хориоидеи)
Флуоресцентная с оценкой состояния сосудов, повреждений мембраны Бруха, возникновения новообразованных сосудов.




